重要な概念
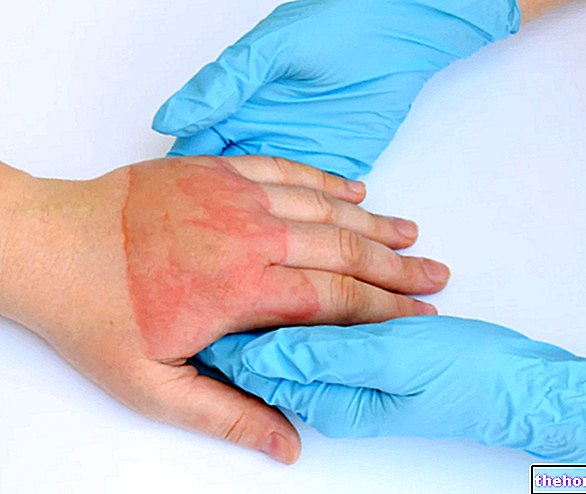
紫斑は、皮膚表面下の毛細血管の破裂の結果である血腫に似た病変であり、点状出血(血腫の直径<3 mm)は、斑状の紫斑(病変の直径が1〜2 cm)とは区別されます。
紫斑:原因と分類
紫斑病は血小板減少症に関連している場合と関連していない場合があります。
- 血小板減少性紫斑病:巨赤芽球性貧血、肝硬変、白血病、骨髄腫、特発性血小板減少性紫斑病、抗凝固療法、輸血によって引き起こされる可能性があります
- 非血小板減少性紫斑病:アミロイドーシス、微小血管損傷、血管腫、重度の感染症、高血圧、血管炎、ステロイド薬物療法によって引き起こされる可能性があります
- 他の凝固障害に依存する紫斑:播種性血管内凝固症候群、髄膜炎菌性髄膜炎, 壊血病、脾腫
- 心因性紫斑病:感情的な状態に依存
紫斑病:診断
診断は臨床的であり、病変の医学的観察に基づいています。さらなる診断テストは生検によって行われます。
紫斑病:治療法
紫斑の治療は根本的な原因によって異なります紫:定義

紫はラテン語から来ています 紫斑、これは紫を意味します:外傷または血液の凝固能力の障害のために皮膚に現れる斑点は、実際には紫またはバーガンディ色をしており、指圧で変色しません。
分類
紫斑は、2つの重要な要素に基づいて分類できます。
- 血腫のサイズ
- 原因
ステップバイステップで行きましょう:
サイズに基づいてどのタイプの紫斑を識別できますか?
- 紫斑(適切な)の小さな血腫は、0.3から1センチメートルの間の寸法を持っています。
- 紫 点状出血 (または単に点状出血)は、直径が3ミリメートル未満の小さな病変を特徴とします。
- 紫 斑状 (またはあざ)直径が10mmより大きく20mm未満の、より一貫性のある病変を正確に識別します。時々、斑状紫斑は実際の血腫(定義上、サイズが2cmを超える)と区別するのが難しい場合があります。
根本的な原因に基づいて、紫斑のどのような亜種が存在しますか?
紫斑は、血小板数の変化によって引き起こされることがよくあります。したがって、血小板減少症の人は、皮膚の表面または内部の空洞に小さなまたは大きな打撲傷を発症するリスクがあります。
血小板減少症については、血小板数(または必要に応じて血小板)が1mm3あたり150,000単位を下回った場合について簡単に思い出してください。
私たちが知っているように、血小板は血液の非常に重要な構成要素であり、止血を調節し、血管内層の完全性を維持する上で主導的な役割を果たします。血小板の数が標準範囲を下回ると、凝固能力の調節が失われます。
したがって、紫斑の2つのグループが区別されます。
- 血小板減少性紫斑病:紫斑病は、血中を循環する血小板の数の多かれ少なかれ顕著な減少の発現です。
このタイプの紫斑の出現に存在する原因は、血小板減少症を引き起こした原因に明らかに依存します。
- 巨赤芽球性貧血
- 血小板の形成を防ぐ薬を服用する(抗凝固療法)
- 肝硬変:血小板の数は、病気によって引き起こされるそれらの破壊のために減少します
- 白血病:この重篤な形態の癌を特徴付ける血小板数の減少は、患者を斑状出血、紫斑病、点状出血および血腫にかかりやすくします。
- 骨髄腫:抗体の合成に使用される、免疫系の細胞の制御されていない産生がある血液の新生物。
- 特発性血小板減少性紫:自己抗体による血小板の破壊を特徴とする自己免疫疾患です。最も頻繁な結果の中で、皮膚(紫)の赤い斑点の出現が際立っています。血小板減少症 新生児 自己免疫は、ITP(自己免疫性血小板減少症)の母親から生まれた赤ちゃんに典型的な凝固疾患です。
- 輸血:希釈による血小板減少症があります
- 非血小板減少性紫斑病:血小板数の減少において紫斑病の原因を特定することはできません。紫斑のこの変種は、次のような血管障害に起因します。
- アミロイドーシス:細胞外領域に低分子量タンパク質が異常に沈着することを特徴とする疾患。皮膚に赤い斑点(紫斑、ペテキア、斑状出血)が現れることは、アミロイドーシスの特徴的な症状です。
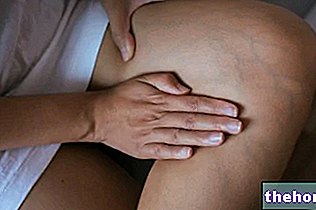
- 高齢者に典型的な微小血管損傷:高齢になると毛細血管がより脆弱になるため、非血小板減少性紫斑病は高齢者に非常によく見られます。この形の紫は、 化学線紫斑病, ソーラーパープル また 老人性紫斑病。
- 接続障害:エリテマトーデスおよび関節リウマチ
- 血管腫:これは、皮膚または内臓の血管の異常な蓄積です。それはまさに血管が内皮で増殖する癌の一種です。
- 重篤な感染症:重篤な感染症でさえ、紫斑を含む皮膚に小さな赤い斑点が現れる傾向があります。最も頻繁な感染症は、天然痘、水痘、はしか、パルボウイルスB19感染症(第5病)、 サイトメガロウィルス、風疹および髄膜炎。
- 高血圧:典型的な例は、出産時に発生する圧力変動です。このような状態は、出産時の紫斑の出現に有利に働く可能性があります。
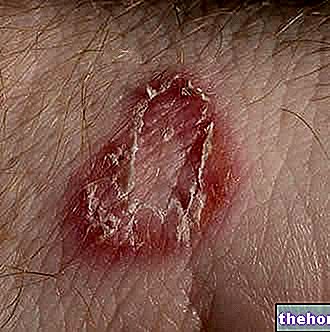
- 血管炎(血管の炎症):血管炎はヘノッホシェーンライン紫斑病(またはアナフィラキシー様紫斑病)の原因です。紫斑のこの変異体は、IgA、薬物、感染性病原体、または気道感染に関与する食品への曝露に起因する免疫複合体の蓄積を特徴としています。
- ステロイド薬による治療:コルチコステロイドを長期間服用すると、特に手、腕、太ももに紫斑が発症する可能性があります。ステロイド依存性紫斑は、血管を支えるコラーゲン線維の萎縮によって引き起こされます。ステロイド紫斑病の臨床症状は、老人性紫斑病の症状に匹敵します。
サフランの過剰摂取は、深刻な場合でも毒性作用を引き起こす可能性があります。これらの中で、血小板(紫斑など)の数の減少によって引き起こされる出血が際立っています。
- 出血依存性紫斑病:血小板減少症に加えて、他の凝固障害が紫斑病の素因となります。
- 播種性血管内凝固症候群(典型的な消費凝固障害):これは、血管内の血栓(または血餅)の存在を特徴とする非常に危険な疾患です。血栓の異常で制御されていない生成は、凝固因子をゆっくりと消費します。その結果、血液は凝固する傾向が低く、出血現象(紫斑およびより深刻な病変)を引き起こします。
- 髄膜炎菌性髄膜炎(髄膜炎菌)
- 壊血病(重度のビタミンC欠乏症):毛細血管の壁がもろくて弱くなっているため、影響を受けた患者は点状出血、紫斑病、全身のあざができます。
- 脾腫:脾臓の体積の増加は、血液の凝固能力を変化させ、血小板を隔離し、皮膚(紫斑)の赤い斑点の形成を促進する可能性があります。
- 心因性紫斑:一部の著者によると、心因性紫斑もあります。特定の条件下では、紫の典型的な赤い斑点は、ストレス、緊張、または不安の感情的な状態に応じて強調される傾向があります。心因性紫斑病は、特に不安定な性格を持ち、鼻血または他の出血の素因がある中年の女性でより頻繁に発生します。心因性紫斑病は、文献では「」という用語で最もよく説明されています。ガードナー-ダイヤモンドパープル'.
診断と治療
紫斑の診断は本質的に臨床的であるため、病変の直接的な医学的観察に基づいています。最終的には、診断評価のために皮膚生検を受けることができます。紫斑の治療は、トリガーとなる原因によって異なります。
- 細菌感染症には抗生物質が推奨されます
- 抗ウイルス薬は、ウイルス依存性紫斑病の治療に適応されます
- 壊血病依存性紫斑病は、ビタミンCを摂取することで治療されます
- いわゆる心因性紫斑病の素因がある患者は、リラクゼーションコースを受講するか、抗うつ薬/抗不安薬を服用する必要があります(処方箋が必要です)
- 重度の血小板減少に依存する紫斑病の場合:血小板減少症を治療するための薬に関する記事を読んでください
- 脾臓の肥大によって引き起こされる紫斑の場合:脾腫を治療するための薬に関する記事を読んでください
血液凝固能力が低下している患者は、筋肉内薬物投与を避け、静脈内経路を好む必要があります。そうすることにより、あざ、紫斑、点状出血、血腫を発症するリスクが最小限に抑えられます。