この状態では、明白な甲状腺機能低下症の典型的な症状はほとんどないか、存在しません:TSHレベルの増加は甲状腺ホルモン値を正常範囲に保つことに成功します。
無症候性甲状腺機能低下症の最も頻繁な原因は橋本甲状腺炎です。
甲状腺:要点
無症候性甲状腺機能低下症の特徴を定義する前に、甲状腺に関連するいくつかの概念を簡単に思い出す必要があります。
- 甲状腺は小さな内分泌腺で、首の前部、喉頭と気管の前と外側にあります。それが生成する主なホルモンであるサイロキシン(T4)とトリヨードサイロニン(T3)は、代謝活動を制御し、体のほとんどの細胞の適切な機能に関与しています。
- より具体的には、甲状腺ホルモンは、体がどれだけ速く機能し、食物や化学物質を使用してエネルギーを生成し、その機能を正しく実行する必要があるかを示します。それだけでなく、甲状腺は多くの組織の成長と発達のプロセスに介入し、細胞を刺激します。活動、特に心血管系と神経系の機能を最適化します。
- 甲状腺ホルモンの産生は、フィードバックシステムを介して活性化および非活性化されます。このメカニズムに関与するさまざまな要因の中で、甲状腺刺激ホルモン(TSH)は、血流中の甲状腺ホルモンの濃度を安定に維持する役割を果たします。
私は例です:
- 橋本甲状腺炎(無症候性甲状腺機能低下症の主な原因);
- バセドウ病。
無症候性甲状腺機能低下症の他の原因は次のとおりです。
- 以前の急性炎症;
- ヨウ素欠乏症(食事療法:ヨウ素が不足している、または「ゴッツィゲニ」と呼ばれる食物が豊富な食事療法で、同化を妨げます。風土病:ヨウ素が不足している地理的地域、特に山岳地帯や海から遠く離れた地域に長期滞在します)。
- 特に医原性:
- 放射性ヨウ素による以前の切除療法;
- 甲状腺除去手術(甲状腺切除);
- 薬物(アミオダロン、リチウム、ヨウ素含有放射線造影剤など);
- 不十分な補充療法;
- 頭頸部の体外照射療法(例えば、喉頭癌、ホジキンリンパ腫、白血病、頭蓋内腫瘍などの場合に投与される)。
無症候性甲状腺機能低下症は、特発性の形で現れることもあります(つまり、原因が特定できない場合)。
最も危険にさらされているのは誰か
無症候性甲状腺機能低下症は比較的一般的です(有病率は一般集団で4〜10%と推定されています)。
この状態は主に加齢と女性の性別に影響します(甲状腺機能の「重要な」期間は妊娠と閉経です)。
無症候性甲状腺機能低下症は、橋本甲状腺炎の根底にある患者に特によく見られます。
無症候性甲状腺機能低下症を発症する傾向が最も高い被験者は次のとおりです。
- ダウン症患者;
- 産後期間(6ヶ月以内)の女性;
- 更年期の女性;
- 高齢患者;
- 1型糖尿病の患者;
- 心不全の患者;
- 甲状腺疾患の家族歴のある患者;
- 他の自己免疫疾患の患者。
無症候性甲状腺機能低下症は、甲状腺機能の変化が軽度から中等度の状態であることを覚えておく必要があります。しかし、それを怠ると、機能障害が本格的な甲状腺機能低下症に進行する可能性があります(TSHの循環レベルが上昇し、甲状腺ホルモンの値が通常の限界を下回っているため、甲状腺機能低下症の状態を維持するには不十分です)。
無症候性甲状腺機能低下症:主な症状
無症候性甲状腺機能低下症の症状は、微妙または軽度の場合があります。
症状は通常、長い無症状の経過後に発生し、次のようなものがあります。
- 筋力低下
- 無力症;
- 日中の眠気;
- 耐寒性;
- 集中力の低下
- 嗄声;
- 乾燥した肌荒れ;
- まぶたの浮腫;
- 記憶喪失
- 便秘。
ほとんどの場合、無症候性甲状腺機能低下症は数年間安定しており、時には治まることがあります。
顕性型に向かって進行する無症候性甲状腺機能低下症のリスクは、高齢患者および抗甲状腺抗体値が高い患者(自己免疫疾患の存在を示すパラメーター)でより高くなります。
無症候性甲状腺機能低下症に関連する問題
近年、いくつかの科学的研究により、無症候性甲状腺機能低下症がさまざまな臨床症状と関連付けられています。
本格的な甲状腺機能低下症までの機能障害の進行の可能性に加えて、以下が存在する可能性があります。
- 低密度リポタンパク質のレベルの増加;
- 心血管リスクの増加;
- 認知機能低下(高齢患者);
- 不安とうつ病。
さらに、無症候性甲状腺機能低下症の患者は、以下を発症する可能性が高くなります。
- 高コレステロール血症(総コレステロール値の上昇);
- アテローム性動脈硬化症;
- 脂質異常症;
- 冠動脈疾患;
- 末梢動脈疾患。
無症候性甲状腺機能低下症の診断は、以下に基づいて行うことができます。
- 患者の注意深い病歴;
- 軽度の甲状腺機能低下の症状と徴候の存在;
- 単純な血液サンプル後のTSH、遊離T4(FT4)および遊離T3(FT3)の血清濃度の測定。
無症候性甲状腺機能低下症は、少なくとも2〜3か月間隔で2回、正常レベルの遊離甲状腺ホルモン(FT3およびFT4)に関連するTSH(甲状腺刺激ホルモン)の血清レベルの上昇を特徴とします。
血液中の抗サイログロブリン抗体(Ab抗TG)および抗チロペルオキシダーゼ抗体(Ab抗TPO)の検出により、無症候性甲状腺機能低下症の自己免疫病因を確立し、L-チロキシン(L- T4)。
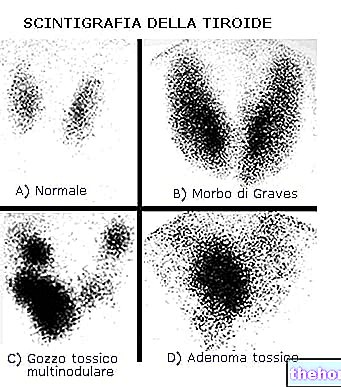
甲状腺の超音波、シンチグラフィー、および細針吸引は、甲状腺の形態と機能的能力に関する情報を提供するため、臨床例の評価に役立つ完了です。

無症候性甲状腺機能低下症にはどのような検査が必要ですか?
無症候性甲状腺機能低下症の診断に役立つ血液検査は次のとおりです。
- TSH、FT3およびFT4(T4のフリーフォーム)の投与量;
- TRH(甲状腺刺激ホルモン放出ホルモン)による刺激試験;
- 抗サイロペルオキシダーゼ抗体(Ab抗TPO)および抗サイログロブリン(Ab抗TG)の投与量。
- 総コレステロール、HDL、LDLおよびトリグリセリドの投与量。
無症候性甲状腺機能低下症では、循環甲状腺ホルモンレベルは通常、血清TSH値の上昇に関連して正常範囲内に見られます。抗甲状腺抗体の投与量により、甲状腺機能低下症の最も一般的な形態の原因となる抗体の存在を示すことができます。自己免疫のもの。
高TSHに遭遇した場合はどうすればよいですか?
最初に行うことは、2週間または12週間後にTSH投与を繰り返して、「一過性の異常」を除外することです。FT4の評価は、無症候性甲状腺機能低下症の状態を定義するのに役立ち、重症度を評価できます。
無症候性甲状腺機能低下症とTSHの一過性の増加
TSH投与量は、無症候性甲状腺機能低下症の診断のための最も感度の高い検査データです。ただし、生理学的または病理学的状況によっては、TSHの分泌が一時的に増加する可能性があることを考慮する必要があります。
この現象の原因には、睡眠障害、概日リズムの異常(夜勤など)、有毒物質(農薬、工業用化学物質など)への曝露、ある種の甲状腺炎(亜急性または分娩後)、抗甲状腺薬、またはTSHの分泌阻害が含まれます。 (グルココルチコイド、ドーパミンなど)、大手術、重度の外傷、感染症、栄養失調。
甲状腺ホルモン(L-チロキシン、L-T4による補充療法;例えばレボチロキシン)に基づいて、最初は低用量で。治療の目的は、甲状腺機能亢進症の状態を回復することです。
ただし、L-チロキシン補充療法を順守する前に、医師は短期間(約3〜6か月)で機能障害を監視し、TSHの増加を確認する必要があります(一時的な異常が原因である可能性があります))。
L-チロキシンが服用されていない場合(患者が治療プロトコルを順守していないため)、または十分でない場合、甲状腺機能低下症の状態が発生します。このため、無症候性甲状腺機能低下症の患者は、薬を服用している間、治療の効果を確認するために定期的なフォローアップを受ける必要があります。
無症候性甲状腺機能低下症:モニタリングのスキーム
- TSHの上昇と正常な甲状腺ホルモンが最初に発見された後、2〜3か月後に、血中のTSH、FT4、および抗サイロペルオキシダーゼ抗体(Ab抗TPO)の投与を実行します。
- TSHが正常な場合は、それ以上のテストを実行しないでください。
- TSHが高い場合(すなわち、無症候性甲状腺機能低下症が持続する場合):
- 甲状腺の超音波検査を行います。
- 6か月ごとに甲状腺機能を評価します(TSHおよびFT4)。 2年後、このチェックは毎年行われる可能性があります。
一般に、甲状腺機能は、妊婦、甲状腺機能低下症の症状を発症した女性、またはその他の血液化学検査で評価する必要があります。
無症候性甲状腺機能低下症の治療:はいまたはいいえ?
今日でも、無症候性甲状腺機能低下症の治療の有無は、さまざまなガイドラインで論争の的となっています。
一般に、甲状腺ホルモン補充療法は、TSH値が10 µU / mlを超えると開始されます。一方、10 µU / ml未満の濃度に関しては、甲状腺に対するTSHのより大きな刺激が利用される傾向があるため、これにより甲状腺ホルモンの正常な産生が保証されます。慢性自己免疫性甲状腺炎または結節性甲状腺疾患の場合、TSH値が4〜10 µU / mlの治療を開始できます。
成人において無症候性甲状腺機能低下症の治療が常に適応となる唯一の状態は、妊娠と胎児の発育に対する機能障害の影響を回避するための妊娠です。治療の開始は、臨床症状がある場合、または高脂血症と心不全を併発した症例。