一般性
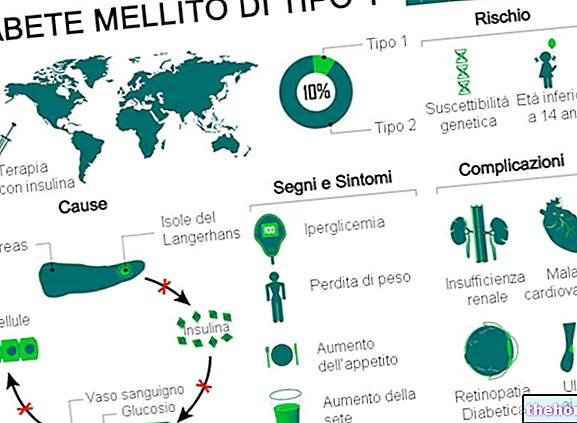
1型糖尿病は、膵臓が産生するホルモンであるインスリンの不足(または重度の機能不全)によって引き起こされる代謝障害です。
古典的な症状は、主に排尿の増加、喉の渇きと食欲、および体重減少に関係しています。

この自己免疫反応の根本的な原因はよくわかっていません。それらは遺伝的タイプであるか、内因性または外因性のストレスである可能性があると想定されています。
1型糖尿病を診断し、2型糖尿病と区別するための主な検査は、自己免疫反応に関与する自己抗体の検索に基づいています。
1型糖尿病患者が生きるためには、天然のものと同様のホルモンの合成形態である外因性インスリンの投与が必要です。この治療法は無期限に行う必要があり、通常、通常の日常生活に支障をきたすことはありません。すべての1型糖尿病患者は、インスリン薬物療法の自己管理について教育を受け、訓練を受けています。
治療せずに放置すると、1型糖尿病は急性および慢性の両方のさまざまな重篤な合併症を引き起こします。 1型糖尿病の他の合併症は、本質的に側副血行路であり、主に過剰量のインスリンの投与によって引き起こされる低血糖症に基づいています。
1型糖尿病は、世界中の糖尿病症例全体の5〜10%を占めています。
膵臓と1型糖尿病
簡単な解剖学的機能の想起
膵臓は、脊椎動物の消化器系と内分泌系をサポートすることによって介入する腺器官です。
人間では、それは胃の後ろの腹腔に見られます。
これは、インスリン、グルカゴン、ソマトスタチン、膵臓ポリペプチドなど、いくつかの重要なホルモンを産生する内分泌腺です。
また、粥状液中の炭水化物、タンパク質、脂質を消化するための特定の酵素を含む消化液を分泌するため、外分泌の役割も果たします。
1型糖尿病では、インスリンの内分泌機能のみが損なわれます。
病態生理学
1型(T1Dとしても知られています)は、膵臓のベータ細胞の自己免疫病変によって引き起こされる糖尿病の一種です。一度損傷すると、これらの細胞は、危険因子や原因となる実体が何であれ、インスリンを産生しなくなります。
過去には、1型糖尿病はインスリン依存性糖尿病または若年性糖尿病とも呼ばれていましたが、今日、これらの定義は根本的に正しくないか、不完全であると見なされています。
1型糖尿病の個々の原因は、膵臓のベータ細胞を破壊するさまざまな病態生理学的プロセスに関連している可能性があります。このプロセスは、次の手順で実行されます。
- 自己反応性CD4ヘルパーT細胞および細胞傷害性CD8T細胞の動員
- 自己抗体の募集B
- 自然免疫系の活性化。

原因
1型糖尿病の原因は不明です。
いくつかの説明理論が進んでおり、原因は私たちがリストしようとしているものの1つ以上である可能性があります。
- 遺伝的素因
- 糖尿病誘発性活性化因子(免疫因子)の存在
- 抗原(ウイルスなど)への曝露。
遺伝学と相続
1型糖尿病は50以上の遺伝子が関与する病気です。
遺伝子座または遺伝子座の組み合わせに応じて、疾患は優性、劣性または中等度である可能性があります。
最強の遺伝子はIDDM1で、染色体6、より正確には6p21染色領域(MHCクラスII)に見られます。この遺伝子のいくつかの変異体は、1型組織適合性の特徴が低下するリスクを高めます。これらには、DRB1 0401、DRB1 0402、DRB1 0405、DQA 0301、DQB1 0302、およびDQB1 0201が含まれ、これらはヨーロッパおよび北米の集団でより一般的です。驚くべきことに、保護的な役割を果たすように見えるものもあります。
1型糖尿病を発症する子供のリスクは次のとおりです。
- 父親が影響を受けている場合は10%
- 兄弟が影響を受けている場合は10%
- 母親が影響を受け、出産時に25歳以下だった場合は4%
- 母親が罹患しており、出産時に25歳を超えていた場合は1%。
環境要因
環境要因は、1型糖尿病の発現に影響を与えます。
一卵性双生児(同じ遺伝的遺産を持っている)の場合、2つのうちの一方が病気に冒されているとき、もう一方はそれを発現する可能性が30〜50%しかないため、50〜70%の場合に病気が発病します2つの同一の双子のうちの1つだけ。いわゆる一致指数は50%未満であり、非常に重要な「環境への影響」を示唆しています。
その他の環境要因は住宅地を指します。白人の人口が居住する特定のヨーロッパの地域は、他の多くの地域よりも発症のリスクが10倍高くなっています。移転の場合、危険は目的国に応じて増減するように見えます。
ウイルスの役割
1型糖尿病の発症原因に関する理論は、ウイルスの干渉に基づいており、これが免疫系を誘発し、それでも不思議な理由で、膵臓のベータ細胞も攻撃することになります。
ウイルスファミリー コクサッキー風疹ウイルスが属する、はこのメカニズムに関与しているように見えますが、証拠はまだそれを証明するのに十分ではありません。実際、この感受性は全人口に影響を与えるわけではなく、風疹に冒された一部の個人だけが1型糖尿病を発症します。
これは、特定の遺伝的脆弱性を示唆し、当然のことながら、特定のHLA遺伝子型の遺伝的傾向が特定されました。ただし、それらの相関関係と自己免疫メカニズムは誤解されたままです。
化学薬品および薬物
一部の化学物質や特定の薬は、膵臓細胞を選択的に破壊します。
NS ピリヌロン1976年に発売された殺鼠剤は、膵臓のベータ細胞を選択的に破壊し、1型糖尿病を引き起こします。この製品は、1970年代後半にほとんどの市場から撤退しましたが、どこでも撤回されたわけではありません。
三 ストレプトゾトシン、膵臓癌の化学療法で使用される抗生物質および抗癌剤は、インスリンの内分泌能力を奪うことにより、臓器のベータ細胞を殺します。
症状
1型糖尿病の典型的な症状は次のとおりです。
- 多尿症:過度の排尿
- 多飲症:喉の渇きの増加
- 口内乾燥症:口渇
- 多食症:食欲増進
- 慢性疲労
- 不当な体重減少。
急性合併症
多くの1型糖尿病患者は、次のような病気に典型的な特定の合併症の発症時に診断されます。
- 糖尿病性ケトアシドーシス
- 非ケトン性高浸透圧高血糖性昏睡。
糖尿病性ケトアシドーシス:どのように発生しますか?
1型糖尿病のケトアシドーシスは、ケトン体の蓄積が原因で発生します。
これらは、エネルギー目的での脂肪とアミノ酸の消費によって誘発される代謝廃棄物です。この状況は、インスリンの不足とその結果としての組織内のブドウ糖の不足によって明らかになります。
糖尿病性ケトアシドーシスの兆候と症状は次のとおりです。
- 乾皮症:乾燥肌
- 過呼吸と頻呼吸:深くて速い呼吸
- 眠気
- 腹痛
- 彼はレッチングした。
非ケトン性高浸透圧-高血糖性昏睡
非常に多くの場合、「感染症または1型糖尿病の存在下での薬の服用によって引き起こされ、最大50%の死亡率があります。
病理学的メカニズムは以下を提供します:
- 過剰な血糖濃度
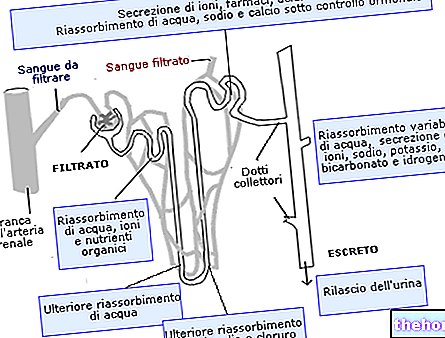
- ブドウ糖排泄のための強力な腎濾過
- 水分補給の欠如。
それはしばしば限局性または全身性発作の出現を示します。
慢性合併症
1型糖尿病の長期的な合併症は、主にマクロおよびミクロの血管障害(血管の合併症)に関連しています。
管理が不十分な1型糖尿病の合併症には、次のようなものがあります。
- 大循環の血管疾患(大血管障害):脳卒中、心筋梗塞
- 微小循環の血管疾患(微小血管障害):網膜症、腎症および神経障害
- 上記に関連する、または関連しないその他:糖尿病性腎不全、感染症への感受性、糖尿病性足切断、白内障、尿路感染症、性機能障害など。
- 臨床的うつ病:症例の12%。
大血管障害の病理学的基礎は、アテローム性動脈硬化症のそれです。
ただし、心血管疾患や神経障害も自己免疫の基礎を持っている可能性があります。このタイプの合併症の場合、女性は男性よりも死亡リスクが40%高くなります。
尿路感染症。
1型糖尿病の人は、尿路感染症の発生率が高くなります。
その理由は、糖尿病性腎症に関連する膀胱機能障害です。これは感度の低下を引き起こす可能性があり、その結果、尿閉(感染の危険因子)が増加します。
性機能障害
性機能障害は、多くの場合、身体的要因(神経損傷や循環不良など)と心理的要因(病気の要求によって引き起こされるストレスやうつ病など)の結果です。
- 男性:男性で最も一般的な性的問題は、勃起と射精の困難(逆行性合併症)です。
- 女性:統計的研究により、1型糖尿病と女性の性的問題との間に有意な相関関係が存在することが示されています(メカニズムは不明です)。最も一般的な機能障害には、感度の低下、乾燥、オルガスムを達成するのが困難/不可能、セックス中の痛み、減少した性欲。
診断
1型糖尿病は、再発性および持続性の高血糖を特徴とし、以下の要件の1つ以上で診断できます。
- 126mg / dL(7.0mmol / L)以上の空腹時血糖
- 75gのブドウ糖に等しい経口負荷の経口投与の2時間後の200mg / dl(11.1mmol / L)以上の血糖値(ブドウ糖負荷試験)
- 高血糖の症状と診断の確認(200mg / dLまたは11.1mmol / L)
- 48mmol / mol以上の糖化ヘモグロビン(タイプA1c)。
注意。これらの基準は、世界保健機関(WHO)によって推奨されています。
デビュー
1型糖尿病患者の約1/4は、糖尿病性ケトアシドーシスから始まります。これは、血中のケトン体の増加によって引き起こされる「代謝性アシドーシス」として定義されています。この増加は、脂肪酸とアミノ酸の排他的なエネルギー使用によって引き起こされます。
ごくまれに、1型糖尿病は低血糖の崩壊(または昏睡)で始まることがあります。これは、最後の中断の少し前にインスリンが過剰に生成されるためです。これはかなり危険な状況です。
鑑別診断
他のタイプの糖尿病の診断は、さまざまな状況下で行われます。
たとえば、通常のscreenengを使用すると、高血糖がランダムに検出され、二次症状(倦怠感と視覚障害)が認識されます。
2型糖尿病は、脳卒中、心筋梗塞、神経乳頭、足潰瘍、創傷治癒の困難、眼の問題、真菌感染症、巨人児または低血糖症に苦しむ出産などの長期的な合併症の発症が遅れて特定されることがよくあります。
明確な高血糖がない場合の陽性結果は、いずれの場合も陽性結果の繰り返しによって確認されなければなりません。
どちらも高血糖を特徴とする1型糖尿病と2型糖尿病の鑑別診断は、主に代謝障害の原因に関係しています。
タイプ1では膵臓ベータ細胞の破壊によりインスリンが大幅に減少しますが、タイプ2ではインスリン抵抗性があります(タイプ1には存在しません)。
1型糖尿病を特徴付ける別の要因は、膵臓ベータ細胞の破壊を目的とした抗体の存在です。
自己抗体検出
1型糖尿病に関連する自己抗体の血中への出現は、高血糖の前でさえ、病気の発症を予測することができることが示されています。
主な自己抗体は次のとおりです。
- 膵島細胞自己抗体
- インスリン自己抗体
- グルタミン酸デカルボキシラーゼ(GAD)の65 kDaアイソフォームを標的とする自己抗体、
- チロシンホスファターゼ抗IA-2自己抗体
- 亜鉛トランスポーター8自己抗体(ZnT8)。
定義上、1型糖尿病の診断は、症状や臨床症状の発症前に行うことはできません。しかし、自己抗体の出現は依然として「潜在性自己免疫性糖尿病」の状態を描写する可能性があります。
これらの自己抗体の1つまたは一部を示すすべての被験者が1型糖尿病を発症するわけではありません。リスクは、増加するにつれて増加します。たとえば、3つまたは4つの異なるタイプの抗体では、リスクレベルは60%に達します。
血液中に自己抗体が出現してから臨床的に診断可能な1型糖尿病が発症するまでの時間間隔は、数か月になる場合があります(乳児および幼児)。一方、個人によっては数年かかる場合があります。
抗膵島細胞自己抗体のアッセイのみが従来の免疫蛍光検出を必要とし、他のアッセイは特定の放射性結合試験で測定されます。
予防と治療
1型糖尿病は現在予防できません。
一部の研究者は、免疫系が膵臓ベータ細胞に対して活性化する前に、潜在的な自己免疫段階で適切に治療されれば回避できると主張しています。
免疫抑制薬
どうやら シクロスポリンA、免疫抑制剤は、ベータ細胞の破壊をブロックすることができます。しかし、その腎毒性やその他の副作用により、長期使用には非常に不適切です。
を含む抗CD3抗体 テプリズマブ そしてその "オテリキシズマブ、インスリン産生を維持しているようです。この効果のメカニズムは、おそらく制御性T細胞の保存に起因します。これらのメディエーターは、免疫系の活性化を抑制し、恒常性と自己抗原の耐性を維持します。これらの効果の持続時間はまだ不明です
の抗CD20抗体 リツキシマブ それらはB細胞を阻害しますが、長期的な影響は不明です。
ダイエット
いくつかの研究は、母乳育児が1型糖尿病を発症するリスクを減らすことを示唆しています。
生後1年で2000IUのビタミンDを摂取すると予防的であることが示されていますが、栄養素と病気の因果関係は不明です。
ベータ細胞タンパク質に対する抗体を持つ子供は、ビタミンB3(PPまたはナイアシン)で治療された場合、生後7年間で発生率の劇的な減少を示します。
ストレスとうつ病
1型糖尿病患者のライフスタイルに関連する心理的ストレスはかなりの大きさです。当然のことながら、この病状の合併症には、うつ病の症状や大うつ病も含まれます。
これを回避するために、運動、趣味、慈善団体への参加などの予防策があります。
インスリン
2型糖尿病とは対照的に、食事療法と運動は治療法ではありません。
内分泌機能不全の場合、1型糖尿病患者は皮下またはポンプでインスリンを注射することを余儀なくされます。
今日、インスリンは本質的に合成であり、過去には、動物由来のホルモン(牛、馬、魚など)が使用されてきました。
インスリンには主に4つのタイプがあります。
- 即効性:「効果は15分で始まり、30から90の間でピークに達します」。
- 短時間作用型:「効果は30分で始まり、2〜4時間でピークに達します。
- 中間作用:効果は1〜2時間で発生し、4〜10時間の間にピークがあります。
- 長時間作用型:1日1回投与すると、1〜2時間で効果があり、「24時間持続する長時間作用型」です。
注意!過剰なインスリンは低血糖症を引き起こす可能性があります(
食事管理と血糖値の検出は、外因性インスリンの過剰と不足を回避するのに役立つ2つの非常に重要な要素です。
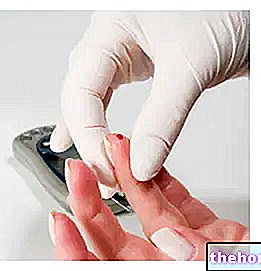
食事療法に関して、基礎の1つは炭水化物のカウントです。ただし、血糖値の見積もりについては、電子機器(血糖値計)を使用すれば十分です。
参照:1型糖尿病の食事療法。
食事療法/ホルモン管理の目標は、長期的な合併症を回避するために、短期的に血糖を約80〜140mg / dlに保ち、糖化ヘモグロビンを7%未満に保つことです。
詳細情報:1型糖尿病の治療薬」
膵臓移植
1型糖尿病では、特にインスリン療法がより困難な場合、膵臓にベータ細胞の移植を行うことも可能です。
困難は、互換性のあるドナーの募集と拒絶反応抑制薬の使用における副作用に関連しています。
最初の3年間の成功率(インスリン非依存性として定義)は約44%と推定されています。
疫学
1型糖尿病は、すべての糖尿病症例の5〜10%、または世界中で11〜22,000,000を占めています。
2006年、1型糖尿病は14歳未満の44万人の子供に影響を及ぼし、10歳未満の子供たちの糖尿病の主な原因でした。
1型糖尿病の診断は毎年約3%増加します。
料金は国によって大きく異なります。
- フィンランドでは、年間100,000件あたり57件
- 北欧と米国では、年間100,000件あたり8〜17件
- 日本と中国では、年間10万人あたり1〜3件。
アジア系アメリカ人、ヒスパニック系アメリカ人、および色のヒスパニック系アメリカ人は、非ヒスパニック系白人よりも1型糖尿病になる可能性が高くなります。
リサーチ
1型糖尿病の研究は、政府、業界(製薬会社など)、慈善団体から資金提供を受けています。
現在、実験は2つの異なる方向に進んでいます。
- 多能性幹細胞:これらは、追加の特定のベータ細胞を生成するために使用できる細胞です。 2014年には、マウスでの実験で肯定的な結果が得られましたが、これらの手法を人間で使用するには、さらに研究が必要です。
- ワクチン:1型糖尿病を治療または予防するワクチンは、膵臓ベータ細胞とインスリンに対する免疫寛容を誘導するように設計されています。いくつかの失敗した結果の後、現在有効なワクチンはありません。2014年から新しいプロトコルが開始されました。

.jpg)





-cause-sintomi-e-terapia.jpg)