紅色陰癬とは何ですか?
紅色陰癬は慢性の皮膚感染症であり、主に体の間質領域(皮膚のひだ)に影響を及ぼし、強い黄斑発疹(真菌症と同様)として現れます。
この状態の出現に関与する微生物は Corynebacterium minutissimum、固有の細菌叢に属する細菌ですが、その増殖に適した条件下では、病原性になる可能性があります。

紅色陰癬は通常良性の状態ですが、感染症にかかりやすく免疫不全の被験者では侵襲性である可能性があります(これらの個人では、感受性は心内膜炎、腎盂腎炎、髄膜炎などの他の関連感染症の存在に続発します...)。
紅色陰癬は点状角質融解症や腋窩黄菌症などの他の皮膚疾患と関連しているため、診断中に体のすべてのひだと四肢(手と足)を分析する必要があります。
疫学的観点から、世界的な発生率は約4%です。この感染症は、亜熱帯および熱帯地域でより広範囲に見られますが、男女両方に影響を及ぼし、世界中に分布しています。
病態生理学
熱や湿度などの好ましい条件下では、 Corynebacterium minutissimum 湿気の多い場所、特に皮膚のひだで増殖します。角質層の一部に侵入し、感染後は肥厚しているように見えます。これらの微生物は、細胞間空間や細胞内で確認できます。ウッドのランプの下で調べられた皮膚の斑点は、ポルフィリンの特徴的な生成の結果として、珊瑚色になります。 Corynebacterium minutissimum:この代謝物の存在は、病原体感染の存在の診断的証拠を提供します。
徴候と症状
詳細情報:紅色陰癬の症状
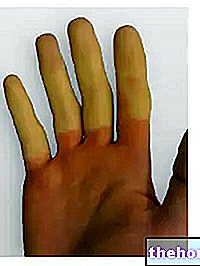
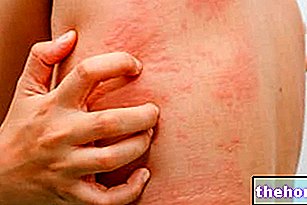
紅色陰癬は、暗くて赤褐色の斑点があり、はっきりと定義されており、鱗状の(しわのある)外観を与える皮膚の細かい鱗屑の外観と関連しています。
これらの斑点の出現は、通常、自然に湿って閉塞している体のひだ(鼠径部、脇の下、皮膚のひだなど)に限定されます。まれに、紅色陰癬が体幹や手足にも広がることがあります。
感染症は無症候性であることが多いですが、軽度のかゆみを伴う場合があります。一般的に発生する症状は次のとおりです。
- 苔癬化:プラーク、落屑、強調された皮膚パターンで現れる皮膚の病理学的肥厚。
- 色素沈着過剰:皮膚の局所的な変色。紅色陰癬は、通常は小さな赤茶色の斑点の出現に関連しています。
さらに、強い黄斑発疹は他の真菌感染症と関連している可能性があります。このため、医師は「鑑別診断分析を行います。これにより、他の症状の有無に基づいて徐々に除外される類似の病状間の紅色陰癬を区別できます。および臨床徴候。例:KOHテスト、通常は診断のために実行されます カンジダアルビカンス、 負です。
原因
紅色陰癬の原因物質は Corynebacterium minutissimum、 皮膚フローラの正常なメンバー。細菌の主な特徴は次のとおりです。
- グラム陽性、胞子形成性のないジフテロイド、好気性、カタラーゼ陽性;
- 発酵物:ブドウ糖、ブドウ糖、ショ糖、マルトースおよびマンニトール。
感染の素因は次のとおりです。
- 過度の発汗(多汗症);
- 皮膚バリアの感度;
- 肥満;
- 糖尿病;
- 暑い天気;
- 不衛生;
- 老齢;
- 免疫不全状態。
鑑別診断
鑑別診断は、臨床検査中に発見された一連の症状と徴候を正確に理解することにより、特定の被験者におけるさまざまな同様の症状を除外する傾向があります。
紅色陰癬を患っている患者によって知覚される症状は、いくつかの真菌症などの同様の皮膚症状を示す病状と混同される可能性があります。ただし、これらの条件の原因は明らかに異なります。
- 黒色表皮腫:通常は皮膚のひだのレベルで現れる、区切られていない色素過剰領域を特徴とする皮膚症状。皮膚は厚く見え、ビロードのような表面と暗褐色です。
- カンジダ症:そのような真菌によって引き起こされる皮膚や粘膜の表在性感染症 カンジダ。それは主に皮膚のひだの間に位置し、浸軟によって好まれます。症状には、患部の皮膚の発赤、水疱、滲出が含まれます。
- アレルギー性接触皮膚炎:炎症過程(局所湿疹とも呼ばれます)を誘発するアレルゲン(例:ニッケル、クロム、コバルト、染料)に対する皮膚の免疫反応。それは、発赤、剥離、水疱、擦り傷、かさぶたで現れます。
- 刺激性アレルギー性接触皮膚炎:前のものと同様に、それは刺激性物質の介入によって引き起こされる「皮膚の炎症」であり、アレルギー反応の病変と特徴的な兆候、ならびに灼熱感または痛み、そして時にはかゆみを伴います。
- 間擦疹:赤みと滲出を特徴とする、間擦疹とも呼ばれる2つの隣接する皮膚表面の相互摩擦によって生じる皮膚症(紅色陰癬はマージンを示しません)。
- 乾癬:肥厚した皮膚のうろこ状の斑点でも発生する可能性のある慢性炎症性皮膚疾患(特に、両方の病変がうろこ状であるため、尋常性乾癬は紅色陰癬と混同される可能性があります)。
- 脂漏性皮膚炎:皮膚の皮脂腺が豊富な領域(特に頭皮、顔、胸、外耳道)に影響を及ぼします。その外観は黄色がかった脂っこい鱗屑が特徴であり、紅斑および毛嚢炎に関連しています。
- 体部白癬:体の毛のない部分の皮膚に影響を与える表在性真菌症で、かゆみや円形のピンクがかった剥離性病変を示し、鋭い縁が浮き彫りになり、中心が明るくなります。
- いんきんたむし:鼠径部と太ももに影響を与える真菌感染症。真菌症は、小さな紅斑(丸い斑点、薄い中心、明確な、スケーリングマージン)および厄介なかゆみ(紅色陰癬はかゆみとは関連していません)として現れます。
- 足白癬:主に原因となる真菌症 トリコフィトン、 最初は足の裏のつま先の間にありました。この感染症は、かゆみ、灼熱感、発赤、剥離、擦過傷、皮膚の発疹によって現れます。
診断
紅色陰癬の診断は、ウッドのランプの助けを借りて外来で行われます。この病気は、血液検査や血液培養では診断できませんが、特定の微生物培養によって、紅色陰癬を分離することができます。 Corynebacterium minutissimum (ただし、最初に、正しい分析を設定するために、医師は潜在的な責任のある生物に関する臨床的手がかりを取得する必要があります)。
- ウッドのランプによる検査:紅色陰癬の病変の分析は、蛍光に珊瑚の赤い色を明らかにします。この色の原因は、これらの微生物による過剰なコプロポルフィリンIIIの合成に起因しています。コプロポルフィリンは皮膚組織に蓄積し、ウッドランプにさらされると、感染の病巣を強調することができる典型的なコーラルレッドの蛍光を発します。患者が検査を受ける前に皮膚を洗浄すると、結果は偽陰性になる可能性があります(色素は疑われる場合は、翌日にテストを繰り返す必要があるかもしれません。


腋窩紅色陰癬とウッドのランプ紅色陰癬の影響を受けた皮膚の外観
画像ソース:http://www.dermnetnz.org/bacterial/erythrasma.html
要するに:人類生理学におけるコプロポルフィリンIII
コプロポルフィリンは、ポルフィリンのグループに属するテトラピロール構造を持つ色素です。コプロポルフィリンはさまざまな人間の臓器に含まれており、通常、尿路や腸管から少量排出されます。コプロポルフィリンIIIは、ヘモグロビン生合成の中間生成物です。
- 微生物培養:「細菌叢の変化を強調するために、病変を削ることにより、微生物検査の対象となるサンプルを収集することが可能です。 グラム染色 の存在を明らかにする長いフィラメントを強調表示します Corynebacterium minutissimum: 微生物は溶血を起こさず(したがって、酵素は赤血球の分解を誘発しません)、1.5mmの滑らかなコロニーで培養して増殖します。
- 組織学的検査:紅色陰癬を引き起こす細菌は角質層に存在し、それらが構造化されている典型的な糸状の形成によって検出可能です。病変の組織学的検査は、診断の証拠を提供するのに役立ちます。
処理
薬物療法の目標は、細菌の増殖を制限し、感染を根絶し、合併症を防ぐことです。殺菌性または抗真菌性の石鹸で皮膚表面の斑点をやさしく洗浄すると、細菌の増殖を抑えるのに役立ちます。エリスロマイシンの局所投与は非常に効果的です(タンパク質合成を阻害するマクロライド抗生物質)。重症の場合、医師は全身療法を処方することがあります。
根絶する Corynebacterium minutissimum 抗菌剤および/または抗真菌剤を使用することが可能であり、これにより、付随する感染も制御することができます。選択する薬はエリスロマイシンです。感染症は、局所投与または全身投与(経口投与)のいずれかで治療できます。
一般に、推奨される初期治療は、フシド酸(微生物を殺さずに細菌の複製を制限する静菌性抗生物質)の投与、あるいは局所テトラサイクリン(タンパク質合成を阻害することによって作用する抗生物質)の適用に基づいています。治療が失敗した場合は、アモキシシリン-クラブラン酸などの全身効果のある薬を選択する必要があります(アモキシシリンはペニシリングループに属し、クラブラン酸と相乗的に作用し、細菌酵素の活性をブロックする抗生物質の効率を高めますベータラクタマーゼ)。
Corynebacteriumminutissimumと抗生物質に対する感受性:
紅色陰癬は通常、フシジン酸(局所)、全身性マクロライド(エリスロマイシンやクラリスロマイシンなど)および/またはアゾール誘導体(抗真菌剤、例:イミダゾール)で治療されます。
NS Corynebacterium minutissimum それは一般的にペニシリン、第一世代セファロスポリン、エリスロマイシン、クリンダマイシン、シプロフロキサシン、テトラサイクリンおよびバンコマイシンに敏感です。
上記の薬剤について、次の程度の感度を強調することができます。
- Corynebacterium minutissimumは、エリスロマイシンまたはエリスロマイシンによる治療によってプラスの影響を受けます
- 細菌はペニシリンにあまり敏感ではなく、シプロフロキサシンにはあまり敏感ではありません
さらに、細菌はさまざまな治療薬に対する耐性を発達させる可能性があります(複数の耐性菌が分離されており、多くの場合、培養分離と薬剤感受性は実行されません)。
要約すると:紅色陰癬の治療選択肢
局所剤
殺菌性または抗真菌性の石鹸、エリスロマイシン(ゲル)、フシジン酸(軟膏)
抗生物質
エリスロマイシン、クラリスロマイシン
紅色陰癬に活性のある局所抗真菌剤
ミコナゾール、クロトリマゾール、エコナゾール
代替治療は、場合によっては紅色陰癬を根絶することができる赤色光光線力学療法(ブロードバンド、635mでピーク)によって提供することができます。
の条件で 重複感染、治療は全身的であり、臨床状況に関与する病原体を対象としている必要があります。
合併症
紅色陰癬の発症後、以下の合併症が発生する可能性があります。
- 免疫不全患者における致命的な敗血症;
- 心臓弁膜症の患者における感染性心内膜炎;
- との感染 Corynebacterium minutissimum 術後の傷で。
予後
紅色陰癬の予後は良好で、治療後の完全な回復を予測しますが、素因が排除されない場合、状態は再発する傾向があります。
防止
以下の対策は、紅色陰癬感染の素因となる危険因子を減らすことができます:
- 日常的に衛生管理を行います。
- 皮膚を乾いた状態に保ちます。
- 清潔で閉塞のない衣服を着用してください。
- 過度の熱や湿気を避けてください。
- 健康的な体重を維持します。