一般性
小線源治療、または内部放射線療法は、放射線源を腫瘍と直接接触させることから成ります。この形式の治療には、影響を受けた解剖学的領域のみを放射線に曝し、周囲の健康な組織を温存するという利点があります。さらに、それは非常に迅速に実行され、治療セッションはほとんどありません。

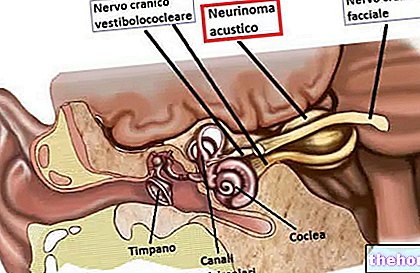
図:「骨盤領域の興味深い診断画像。これは、腫瘍を治療するために体内に挿入された放射線源(この場合は米粒に似た種子)を示しています。サイトから:abitarearoma.net
手順は、腫瘍の外観(位置とサイズ)および患者の健康状態に応じて、さまざまな方法で実行できます。
小線源治療とは何ですか?
小線源治療は、放射性物質を治療対象の腫瘍の近くの体内に配置する放射線治療の一種であり、小線源治療が内部放射線治療としても定義されている理由を説明しています。
放射性同位元素で構成される放射性物質は、円筒形の支持体、小さな球体、または米粒に似た種子に適用でき(選択はニーズによって異なります)、内部放射線源として機能するために最も適切な場所に移植できます。これらの放射線は、成長する腫瘍塊を構成する細胞を破壊するのに役立ちます。
ブラキセラピーの利点
小線源治療には3つの主な強みがあります。
最初の利点は、「放射線への曝露を制限し、健康な組織への損傷を少なくすることを保証することです。実際、外部放射線療法(体の拡張領域に影響を与える)で起こることとは異なり、内部放射線療法」は「腫瘍。
2番目の利点は最初の利点に関連しており、これは腫瘍塊に対してのみ向けられているため、線源から放出される放射能の線量を増加させる可能性にあります。実際には、後でわかるように、放出される放射線の量は必ずしも多いわけではありません。実際、場合によっては、低線量での治療が選択されますが、非常に長くなります。
最後に、3番目の利点は治療のスピードに関係しています。体外照射療法は多くのセッションで行われますが(それらを分離する時間により、腫瘍の残存物も成長を再開できます)、近接照射療法は迅速かつ迅速に行われます。これからわかるように、特別な器具を必要とせず、場合によっては、患者が治療を受け、同時に日常の活動を続けることができます。
あなたがするとき
小線源治療は、以下に影響を与えるさまざまな癌の治療に使用されます。
- 胆道
- さもないと
- 子宮頸部
- 子宮内膜
- 目
- 脳と、一般的には頭と首
- 肺および呼吸器系全般
- 前立腺と陰茎
- 泌尿器系
- 結腸直腸
- 肌
- さまざまな軟組織
- 膣と外陰部
小線源治療は、体外照射療法と同様に、単独で、または他の抗がん治療と組み合わせて実施できる治療法です。たとえば、外科医がアクセスできる腫瘍の場合、小線源治療を使用して最初の外科的切除を完了することができます。一方、手術不能な新生物の場合、内部放射線療法が唯一の実行可能な解決策となる可能性があります。
場合によっては、小線源治療と体外照射療法を同時に使用して、より良い治療結果を得ることができます。

形: 腫瘍の影響を受けた解剖学的領域は、近接照射療法で治療できます。 en.wikipedia.orgから
副作用
小線源治療は、限られた範囲ではありますが、放射線にさらされるため、一般的かつ特定の種類の他の副作用を引き起こす可能性もあります。
一般的な副作用:放射線源が配置されている領域の腫れと痛みです。
特定の副作用:それらは問題の腫瘍とそれが発生する領域に依存します。治療の結果を詳細に知るには、医師に相談することをお勧めします。
準備
小線源治療を開始する前に、がんの患者は、腫瘍の位置とサイズを定義するために、コンピューター断層撮影(CT)や核磁気共鳴(MRI)などのいくつかの診断テストを受ける必要があります。
これらのデータを入手したら、腫瘍学者の放射線療法士が最も適切な治療経路を計画します。
手順の詳細
前述のように、近接照射療法では、腫瘍の近くに放射線源を配置します。この手順は、腫瘍のサイズ、その位置、および患者の健康状態に応じて、さまざまな方法で実行できます。
以下に報告する3つのパラメータは、さまざまなタイプの近接照射療法を区別するのに役立ちますが、読者が議論の最後に注意するように、この区別は正式なものにすぎません。手順に影響を与える唯一の要因は、腫瘍の特徴と患者の状態です。
- 放射線源の場所
- 放射能の強度
- 治療期間
配置の場所:間質性または接触性のブラシセラピー
放射性物質が配置されている場所に応じて、近接照射療法は間質性または接触性になります。
- 間質性近接照射療法では、放射線源は腫瘍の影響を受けた組織に直接挿入されます。これらの線源は通常、米粒に似た球体または小さな種子です。正確な配置は、針、カテーテル、または特殊なアプリケーターを使用して行われます。画像診断機器(CTまたは超音波)。ソースを配置するのに最適な時期は、腫瘍とその重症度によって異なります。外科医が腫瘍塊を完全に除去できない重度の新生物では、手術の最後にすでにシードまたは球体を適用することができます。
いわゆる間質性近接照射療法が予見される腫瘍の例は、乳房および前立腺の新生物である。 - 接触近接照射療法では、この方法は皮膚がんの治療にも使用されるため、放射線源は標的組織に近い空間、通常は体腔に挿入されますが、それだけではありません。放射性同位元素は、外科医の手またはコンピューター化された機械によって直接配置された円筒形または管状の支持体(円筒形または管)から放出されます。この場合も、手順を正しく実行するには、CTスキャンや超音波などの診断ツールのガイダンスが必要です。
接触近接照射療法で治療される腫瘍のいくつかの例は、子宮、子宮頸部、膣、皮膚、または消化器系の腫瘍です(表を参照)。
腔内部位
管腔内部位
表面的な座席
血管部位
子宮
子宮頸部
膣
気管
食道
肌
血管

図:近接照射療法が行われるシード。米粒と同様に、放射性物質が「装填」されてから、腫瘍の影響を受けた組織に挿入されます。サイトから:http://en.wikipedia.org/
テーブル: さまざまな形態の接触近接照射療法(腔内、管腔内、表在性および血管)が報告されており、それぞれの腫瘍部位の少なくとも1つの例が報告されています。
放射能の線量€:高線量または低線量の小線源治療
線源から放出された放射性同位元素の線量に基づいて、近接照射療法は、高線量放射能近接照射療法と低線量放射能近接照射療法に区別することができます。各手順の意味は次のとおりです。
- 高線量放射性近接照射療法。これらの場合、非常に強力な放射線源の配置が想定されているため、治療は数分(20以下)続き、1日2回以下、数日または数週間繰り返されます。患者の実際の入院はありませんが、放射性物質にさらされている限り、(治療センターの特別な部屋で)隔離されます。治療の最後に、放射線源が除去され、患者は離れることができます。 Hospital。Hospitalそしてあなたの日常の活動に戻ってください。
治療期間中の注意事項:放射能汚染のリスクがあるため、患者が(適切に保護された医療関係者を除いて)誰とも接触しないことが重要です。
治療期間中の痛みや不快感:高用量近接照射療法は通常、痛みを引き起こしません。さらに、隔離室にはすべての快適さが備わっています。ソースを挿入すると、不便が生じる可能性があります。 - 低線量放射能近接照射療法。私たちは小さな強力な情報源の挿入に頼っており、数日ではないにしても、何時間も長時間露光が予想されます。明らかに、放射能が低いにもかかわらず、患者は入院し、可能な限り隔離された状態に保たれなければなりません。患者さんが安心して過ごせる快適さを備えたお部屋もございます。
治療が完了すると、放射性物質が除去され、患者は日常生活に戻ることができます。
治療期間中の注意事項:患者への家族の訪問は必需品に減らす必要があります。さらに、子供や妊婦は治療中の個人との接触を避ける必要があります。
治療期間中の痛みや不快感:一般的に、低用量小線源治療は痛みを引き起こしません、そして、これらが起こった場合、医療スタッフはどんな場合でも介入する準備ができています。強制隔離や放射性物質の挿入時に不快感を感じることがあります。
治療期間:恒久的または一時的
前提:近接照射療法に使用される放射性物質は永遠ではありませんが、いわゆる放射性崩壊の現象、または放射性容量の進行性の喪失を経験します。このプロセスは数週間続き、完了すると、サポート(シード、シリンダーなど)は「空」になり、効果がなくなります。
放射線源は恒久的にそのままにしておくことも、定期的に取り外して交換することもできます。最初のケースでは、永続的な近接照射療法について話し、2番目のケースでは一時的な近接照射療法について話します。詳細に:
- 恒久的な近接照射療法。この方法では、放射能が非常に低いシードを挿入します。シードは、適切に配置されると、崩壊した後もそのまま残されます。実際、これらの線源は患者に害を及ぼすことはありません。放射性物質の線量は非常に低いです。治療を受けた個人は、日常的に周囲の人々に危険を及ぼすことはありません。
治療期間中の注意事項:有害な放射線を拡散するリスクは非常に低いですが、患者は子供や妊婦と密接に接触することをお勧めします。この制限は、線源の放射性電荷がいつ終了するかに応じて、数週間または数ヶ月続きます。
治療期間中の痛みや不快感:体の一部の部位では、種の挿入が痛みを伴うことがありますが、一度配置すると痛みは止まり、患者は通常、特定の病気を感じることはありません。 - 一時的な近接照射療法。この治療プロトコルは、放射線源の配置、交換(崩壊が起こった後)および確実な除去を提供します。放射能の線量は、治療される腫瘍に応じて、低くても高くてもかまいません。治療期間は、線源の放射能に応じて、数時間から最大24時間の範囲です。治療時には患者を隔離する必要があります。
治療期間中の注意事項:高線量および低線量の放射能近接照射療法について説明したものと同じです。
治療期間中の痛みや不快感:挿入は痛みを伴う可能性があります。
結果
他の多くの抗癌療法の場合と同様に、近接照射療法の結果と有効性は、未知の要因を表しています。実際、各患者は異なる方法で治療に反応し、これは腫瘍の特徴、すなわち、腫瘍が重症、浸潤、良性、悪性、成長の遅いなどの特徴にのみ依存します。
いずれにせよ、近接照射療法後に何らかの効果があったかどうかを理解するには、CTやMRIなどの診断テストを実行する必要があります。