閉経期のホルモン補充療法とある種の癌を発症するリスクとの関係は、何十年にもわたってかなり議論されてきたトピックです。このテーマに光を当ててみましょう。
まず、「閉経期のホルモン補充療法」の概念を定義しましょう。
- 閉経への移行と同時に起こる卵巣内分泌活動の自然な停止に起因する不足を補うためのホルモン(エストロゲンおよび/またはプロゲストゲンおよび時にはアンドロゲン)の投与;
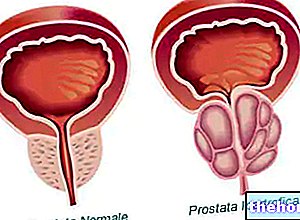
閉経前に存在するホルモンバランスを回復することで、閉経自体の症状(ほてり、発汗、膣の乾燥、不安、過敏症など)を軽減し、十分に長い時間継続すると、骨粗鬆症のリスクの増加から女性を保護できます。
最も認定された科学文献から得られた収集された書誌情報に基づいて、いくつかの固定点から始めることができます。
- 閉経後に症状を緩和するために行われるホルモン補充療法(エストロゲンとプロゲストゲンの併用)の併用は、乳がんを発症するリスクを高め、診断を隠す可能性があります。 リスクは治療期間に比例します。
- 症状を和らげるために閉経後に行われるエストロゲンのみのホルモン補充療法は、乳がんを発症するリスクを大幅に増加させることはありません。ただし、子宮内膜がんの前兆となる可能性のある子宮内膜増殖症のリスクを大幅に高めます。
- 以前に子宮摘出術(子宮の外科的切除)を受けた女性では、ホルモン補充療法は一般にエストロゲンのみで行われます。この特定の状況では、HRTは乳がんに対する保護効果さえあるようです。
- エストロゲンのみによる無傷の子宮ホルモン補充療法を受けている女性では、乳がんの発生率は有意に増加しませんが、子宮内膜がんの発症を防ぐために、プロゲスチン(天然または合成)を関連付けることが一般的に好ましいです。残念ながら、この組み合わせは乳がんのリスクを高めます。
- ホルモン補充療法を長年使用した後、卵巣がんのリスクが高まる可能性がありますが、これはかなり遠い出来事であり、すべての疫学研究で確認されているわけではありません。
- エストロゲンとプロゲストゲンの関連性は結腸癌の発症に保護的な役割を果たしているようですが、エストロゲンのみを投与した場合、その効果は存在しないようです。
そうは言っても、「リスク」という言葉を定量化することは適切です。これは一般的すぎて、閉経期のホルモン補充療法の危険性と利点の関係についての正確な考えを患者に提供することはできません。ポイントは、より複雑になります:上記のポイントがほとんどの疫学研究によって確認された場合、リスクの定量化は、ホルモンの種類、服用した用量、およびホルモン補充療法の期間に関しても、研究ごとに異なります。いくつかのデータを報告します:
乳癌
- HRTを使用しない女性では、1000人に32人の女性が50歳から65歳の間に乳がんと診断されると予想されており、これは絶対リスク3.2%に相当します。
- 50歳でエストロゲンのみのHRTを開始し、5年間服用する女性の中で、この期間(50〜65歳)に診断された乳がんは、女性1,000人あたり33.5人になります。
- 1.5の追加のケース、以下に等しい:
- HRTを使用しない女性と比較して4.7%増加したリスク(リスクファクターは等しい)
- 発生率は絶対値で0.15%増加しました
- 1.5の追加のケース、以下に等しい:
- 摂取を10年間続けると、診断された乳がんは女性1,000人あたり37人になります。
- 次の5つの追加ケース:
- HRTを使用しない女性と比較して15.6%増加したリスク(危険因子は等しい)
- 発生率は絶対値で0.5%増加しました
- 次の5つの追加ケース:
- 50歳でエストロゲンとプロゲスターゲンの併用HRTを開始し、5年間服用する女性の中で、1,000人の女性あたりこの期間(50〜65歳)に38の乳がんが診断されます。
- 6つの追加のケース、等しい
- HRTを使用しない女性と比較して18%増加したリスク(リスクファクターは等しい)
- 発生率は絶対値で0.6%増加しました
- 6つの追加のケース、等しい
- 摂取を10年間続けると、診断された乳がんは女性1,000人あたり51人になります
- 19の追加のケース、以下に等しい:
- HRTを使用しない女性と比較して60%増加したリスク(リスクファクターは等しい)
- 発生率は絶対値で1.9%増加しました
- 19の追加のケース、以下に等しい:
- 言い換えれば、1万人の女性が1年間に組み合わせたHRTを服用した場合、女性が治療を開始しなかった場合よりも年間約8件の乳がんの症例があります。 HRTを服用していると、乳がんを発症するリスクが特に高くなる可能性があります。
- すべてのHRTについて、乳がんの追加リスクは治療開始から数か月以内に明らかになり、使用期間とともに増加しますが、中止後3〜5年以内に一般集団のリスクに戻るようです。
子宮内膜がん
- エストロゲンのみのHRTの使用者(無傷の子宮を使用)で報告されている子宮内膜がんのリスクは、非使用者よりも約2〜12倍高く、治療期間とエストロゲンの用量に依存するようです。リスクの増加は長期使用に関連しているようであり、リスクは5〜10年以上にわたって15〜24倍に増加し、このリスクはエストロゲンのみの治療が中止された後、少なくとも8〜15年間持続するようです。
エストロゲンHRTにプロゲストゲンを追加すると、子宮内膜がんのリスクが大幅に減少します。
結論として、さらに確固たるポイントを報告することで、次のように結論付けることができます。
- 閉経後の症状の治療では、生活の質に悪影響を与える症状に対してのみHRTを開始する必要があります。
- 閉経期のホルモン補充療法は、現在、過去、または疑わしい以下の存在では禁忌です。
- 悪性乳房腫瘍
- 子宮内膜(子宮内膜)や卵巣などで増殖がエストロゲンに敏感な別の悪性腫瘍。
- ホルモン補充療法のリスクと利点は、治療が進むにつれてリスクが発生することも考慮に入れて、常に慎重に検討する必要があります。プロゲストゲンの有無にかかわらず、エストロゲンは、目的に沿って、可能な限り最短の有効用量で処方する必要があります。治療と個々のリスクのHRTは、利益がリスクを上回っている場合にのみ継続する必要があります。
- 治療を開始する前に、主治医は患者の完全な病歴(個人および家族の病歴に関する情報の収集)を実行する必要があります。医師はまた、患者を乳房および/または骨盤(下腹部)の検査にかける必要があります。婦人科検査。
治療が開始された後も、治療の継続に関連するリスクとベネフィットを正確に評価するために、定期的な健康診断が(少なくとも毎年)実施されます。- マンモグラフィ検診と膣細胞診(PAPテスト)を定期的に受けます。
- 皮膚の小さなくぼみ、乳首の変化、目に見えるまたは目立つ硬化など、乳房の変化を定期的にチェックします。
結論として、上記の規則に従って実施された場合、訓練を受けた医師の監督下で、ホルモン補充療法は、乳がんなどの一部の新生物のリスクの増加と関連しています。ただし、このリスクは非常に限られているようです。たとえば、乳がんに関しては、このリスクは、病気への精通、閉経後期および初潮初期、未産、妊娠後期(> 35歳)、肥満、太りすぎなどの他の要因に関連するリスクと同等か、それよりもさらに低くなります。