水中毒は次のように区別できます。
- 慢性水中毒
- 急性水中毒
それは常にそしていずれにせよ「細胞外ナトリウム濃度(希釈低ナトリウム血症)を犠牲にして体の水分過剰であり、それは強い代謝と恒常性の不均衡を引き起こします;しかし、慢性水中毒と急性水中毒は病因のために互いに異なりますおよび関連する臨床フレームワーク。
慢性水中毒
慢性水中毒は、主に他の代謝障害の二次合併症として発生します。
- 不適切な抗利尿ホルモン分泌 (抗利尿ホルモン - ADH)、病気とも呼ばれます 不適切な抗利尿ホルモンの分泌 (SIADH)。理解しやすいように、腎臓での水分の過剰な再吸収により、細胞外ナトリウム(低ナトリウム血症)の過剰な減少(希釈による)を容赦なく引き起こすのは、ADHのホルモン分泌過多です。
- 抗利尿薬の乱用 (デスモプレシン、クロルプロパミド、アセトアミノフェン、インドメタシン)。ADHの作用を増強し、腎調節を阻害します。
- 糖質コルチコイドの不足 (副腎によって生成されるステロイドホルモン)。
- 慢性腎症、体の水分補給を増加させ、その結果、含まれるナトリウムを希釈することにより、糸球体濾液の減少を引き起こします。
- 粘液水腫、甲状腺機能低下症の典型的な状態;それは皮下組織における高浸透圧物質の蓄積を決定し、それは水を呼び戻し、間質液の呼び戻しに有利に働きます。
- カリウムの枯渇、 低カリウム血症または低カリウム血症とも呼ばれます。
慢性水中毒の治療は、主要な誘発因子を排除または低減することによって実行できます。
急性水中毒
急性水中毒は短時間で発生する可能性があります;発症の速さを決定するために 重要性 そしてその 類型学 病因:
- 急性循環血液量減少の矯正;この状態は、薬物療法によって緊急に対抗されなければならない血漿量の急性の病理学的減少によって引き起こされます。電解質の共同供給において処理が過剰であるか、バランスが取れていない場合、急性水中毒による過水和に対して逆の効果を得る可能性があります。
- 術後早期。
- ADH様薬の単回投与。
- 心因性多飲症、被験者が大量の水分を摂取する原因となる激しい喉の渇きの状態または感覚。
- 調合ミルクの過度の希釈、これは子供の水分過剰を決定し、その結果、体のナトリウムの希釈が増加します。
- 持久力スポーツマンの水分補給のエラー; この状態はアスリートで発生しますが、過度の発汗とミネラル塩(Naを含む)の不足の結果としてのみ発生します。この状態は、脳性低ナトリウム血症としてよく知られている代謝代償不全を決定します。
夏季に競うマラソンランナーやサイクリストに典型的な、大量の長時間の発汗の場合、汗によるミネラルの損失により、血中のナトリウム濃度が低下します。同じ状態が「即興の」スポーツマンに影響を与える可能性があり、熱分散とミネラル損失の制御のメカニズムは、プロのスポーツマンの場合ほど最適化されていないことは確かです。どちらの場合も、ナトリウム血症に加えて、水分の損失により体積(血漿体積)も減少する傾向があります。このような状況でナトリウムが不足している水を介して再水和が行われる場合、飲み物にミネラルが不足していると、血漿ナトリウムがさらに希釈されます(取られた水は血漿量を拡大するため、絶対的には等しいが、ナトリウムの濃度は血液の単位あたりは希釈によって減少します。下の図を参照してください。そうすると、水中毒の典型的な症状が現れます。
このため、長時間の努力の後およびその間に、最初に水分補給を徐々に実行する必要があり(短時間で水を飲みすぎないようにする)、等張性の飲み物または適度にミネラル化された水を好みます。
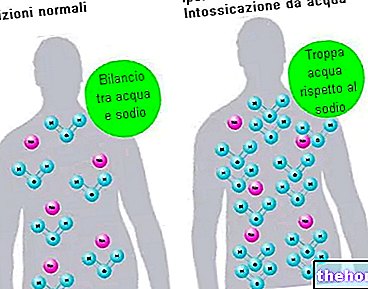
慢性水中毒と急性水中毒はどちらも、かなりまれな病理学的形態を表しています。ただし、どちらも他の器質的または心因性の障害を伴うことがよくあります。したがって、臨床症状が病院の設定でより頻繁に発生すること、または同様に、対象が頻繁かつ体系的なモニタリングを受けることも望ましい。この場合、水中毒の悪化を避けるために専門家の介入で十分である必要があります。
特徴的な症状
水中毒は、ナトリウムレベルが水分補給のレベルを打ち消すのにもはや十分でない場合にのみ相対的な症状を引き起こします。これは、相対的な目に見える見事な臨床徴候が慢性障害または急性障害の区別とは無関係であり、両方の病理学的を共有することを意味しますフォーム。
最も頻繁な症状は吐き気と嘔吐であり、治療せずに放置すると昏睡につながる可能性があります。水中毒はまた、明らかに重大な精神的影響を引き起こす可能性があり、水分過剰と低ナトリウム血症を迅速に特定して相関させると、早期診断と不吉な経過の統計的減少に有利に働きます。水中毒は、混乱状態、方向性の喪失、幻覚を頻繁に決定します(脳低ナトリウム血症を参照)。 。この場合、スペシャリストが水中毒をタイムリーに認識するための十分な要素を持っていない場合は、シゾフレニア(幻覚や状態の混乱によく見られる)との鑑別診断が必要です。
まれですが、細胞溶解の酵素マーカーとして血液中で認識されるのは、横紋筋融解症としてより適切に定義される筋細胞の破壊です。
水中毒の予防と治療
水中毒を防ぐためには、全身の水分過剰の原因となる病状に起因する二次的影響を迅速に止めることが不可欠です。それぞれの症例は独特ですが、早期診断の原則に従うことにより、重度または予後不良のリスクを最小限に抑えることができます。
水中毒について行われた研究では、数時間で最大10〜20リットルの水を飲むと死に至る可能性があることが示されています。したがって、悪影響を防ぐために、1〜1を超えないようにすることを強くお勧めします。血漿ナトリウム濃度が110-120mmol / l未満に低下するのを避けるために5リットルの水/時間(<90-105mmol / l深刻な実体の最初の症状が特定されます)。
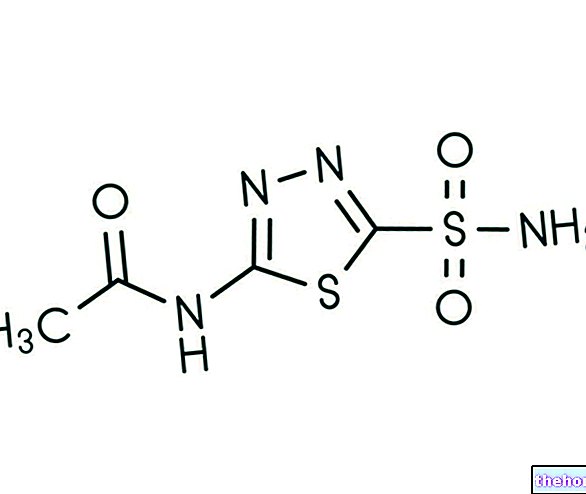
水中毒の治療に有用な唯一の治療法は、フロセミド(ループ利尿薬)による利尿薬治療に関連する水分補給の中断です。