トライテスト、または必要に応じてトリプルテストは、胎児の染色体異常のリスクを定量化するために静脈血のサンプルに対して実施される生化学的テストの小さなバッテリーです。名前が示すように、トリプルテストは、3つの生化学的マーカー(α-フェトプロテイン、非抱合型エストリオール、およびヒト絨毛性ゴナドトロピン)の血清濃度の分析に基づいています。

トリプルテストを実施するには、単純な母体の血液サンプルで十分であり、その前に絶食する必要はありません。
トリプルテストの結果を、母親の年齢やその他の特性(体重、喫煙、糖尿病など)に関連して解釈することで、次のような染色体異常のある子供を出産するリスクを定量化できます。ダウン症。このリスクが特定のしきい値(> 0.4%)より大きい場合は、羊水穿刺が提案されます。これにより、臨床的疑いを除外または確認できます。実際、この検査中に、羊水から胎児細胞を除去することにより、胎児の核型(すなわち、その染色体構造)を直接分析することが可能です。残念ながら、知られているように、羊水穿刺は、サンプリング技術の侵襲性に関連して、中絶リスクの特定の割合(約0.5%)に関連付けられています。
臨床的な意義
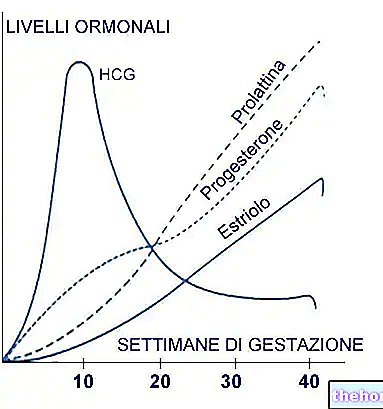
アルファフェトプロテイン:ダウン症の存在下では約25〜30%減少しますが、神経管または腹壁に欠陥がある場合は大幅に増加します。したがって、アルファフェトプロテインの値が特に高い場合、詳細な診断検査は羊水穿刺ではなく超音波検査です。
非抱合型エストリオール:アルファフェトプロテインと同様に、ダウン症の場合は約25〜30%減少します。
ヒト絨毛性ゴナドトロピン:ダウン症を合併した妊娠では、標準の約2倍の値に達します。
血中のこれら3つのマーカーの全体的な評価は、Triテストの信頼性が非常に満足のいく値に達することを意味します。実際、テストは10のうち約6〜7のダウン症の症例を認識すると推定されます。追加のマーカーであるインヒビンAの投与量をトリプルテストに追加すると、このパーセンテージはさらに増加する可能性があります(ただし、この場合、トリプルテストではなくクアッドテストについて説明します)。特に、インヒビンAの値は次のとおりです。胎児が21トリソミー(ダウン症の別名)の影響を受けると上昇します。
トライテストは診断を下すことができませんが、確率を表します。
鼻腔の半透明性の評価によって補完されるいわゆるデュオテスト(またはバイテスト)は、より信頼性が高く、より早く実行することができます。実際、この検査では、ダウン症の胎児を10例中最大9例特定することができ、偽陽性のリスクは5%に相当します。予想通り、妊娠11週から14週の間に行われ、その後、妊娠15週から20週の間にトリプルテストが行われます。
最後に、いわゆる統合テスト(トリプルテストと「ビット+ヌカル半透明性」の組み合わせ試験の統合)により、識別インデックスを100件中95件まで上げることができます(羊水穿刺の場合は99件)。誤検知の割合は非常に低い(約1%)。
スクリーニング方法であるため、「検査の結果」は陽性または陰性については語りませんが、「胎児医学財団(ロンドン)によって開発されたソフトウェアの助けと他のパラメーター(母体の年齢、体重、喫煙、糖尿病、双子の妊娠など)-統計的なパーセンテージでリスクを表します(たとえば、1000人中1人の可能性のある病理学的症例または100人中1人の可能性のある病理学的症例)。したがって、研究が高いリスクプロファイルを示している場合、レポートは、「ダウン症候群の影響を受けた胎児を特定する検査の能力と混同されるべきではありません。むしろ、「検査報告」の注意が必要なすべてのケースの中で、さらなる調査が必要な特定のリスクがあることを意味します。また、ダウン症に実際に影響を受けた胎児の特定の割合(この場合は70〜80%)も含まれます。したがって、次の羊膜穿刺検査では、胎児の大多数に染色体異常がないことが確認されます。これは、リスクプロファイルが1:250以上の妊婦が一般にこの調査を実施するように招待されているためです(確率> 0.4%)。
トリプルテストの目的は、リスクが最も高い女性を特定することだけであり、さらに調査を行うことができます。したがって、検査には診断上の重要性がありません。
染色体異常のスクリーニング検査を受けるときは、次のことに留意する必要があります。
- 病気のリスクが低い場合、それはそれがゼロであることを意味するものではありません
- 病気のリスクが高い場合、これは必ずしも胎児が染色体異常の影響を受けていることを意味するわけではありません。むしろ、それは単に、明確な侵襲的検査(CVS、羊水穿刺、または臍帯穿刺)を正当化するのに十分なリスクが高いことを意味します。
- したがって、染色体異常がないことを絶対的に確信し、これらの診断手順に関連する小さなリスクを受け入れる妊婦は、スクリーニング検査をバイパスして、羊水穿刺またはCVSに直接向けられます。
上記に照らして、最近では、さまざまなスクリーニングテストの中で長い間最も普及してきたトライテストが、「結合された」デュオテスト+鼻腔半透明性」に取って代わられました。いずれにせよ、トライテストは-インヒビンAの投与量を補充(4倍テスト)-さまざまな理由で、妊婦が前述のテストを適切な時期に受けることができなかった場合に引き続き実施されます。
表I-S。ofDownのスクリーニングテストの有効性
*パーセンテージは、参照された参考文献に関連してわずかに異なる場合があります
**神経管欠損症の影響を受けた胎児を特定するトリプルテストの能力は、約90%であるため、染色体異常で見られる能力よりも優れています。
伝説:
DR(検出率):検査で陽性となった、罹患した胎児を持つ女性の割合(パーセント)。
偽陽性:検査で陽性となった、影響を受けていない胎児を持つ女性の割合(パーセント)。
両方のパラメーターについて、有効性とリスクの定量化の両方の点で、他のスクリーニングテストと比較したトリプルテストの劣りに注意してください。






.jpg)