原因と分類
紹介記事に記載されている症状はいずれも、特定の種類の糸球体腎炎に固有のものではありません。確実性の診断には腎生検が必要です。
非常に多くの場合、糸球体腎炎は、感染症によって頻繁に誘発される自己免疫の発生を認識します。病因メカニズムは複雑であり、まだ完全には理解されていません。しかしながら、病因過程の重要な要素は、抗体系の異常または過剰な応答において特定されており、直接的または間接的に腎糸球体の構成要素に病変を引き起こす可能性がある。
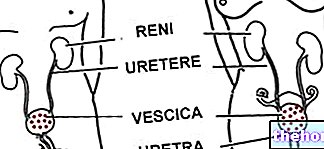
以下は、腎糸球体の解剖学と生理学の完全な理解を前提としています。
腎炎症候群が蔓延している原発性糸球体腎炎は次のとおりです。
- 急性感染後糸球体腎炎:グループAB溶血性連鎖球菌または他の細菌または原生動物の病原体によって引き起こされます。一般的に、それはかなり急性の臨床像から始まります
- 急速進行性糸球体腎炎(GNRP):血漿クレアチニン値の急速かつ進行性の増加、腎機能の急速な(数日)悪化の発現を特徴とします。病因に応じて、3つのサブグループに分けられます。
- 抗基底膜抗体を用いたGNRP
- 免疫複合体からのGNRP
- ポーチ免疫GNRP
- IgAメサンギウム沈着を伴う糸球体腎炎(ベルガー病または疾患):これは原発性糸球体腎炎の最も頻繁な形態であり、しばしば動脈性高血圧および尿中レベルの病理学的変化を特徴とします。 IgAのメサンギウム沈着物は、全身性、肝疾患、または下部尿路の影響がない場合、糸球体レベルで認められます。患者の約30%が何年にもわたって「末期腎不全」を発症します
多くの場合、SLE、シェーンライン-ヘノッホ紫斑病、グッドパスチャー症候群などの全身性疾患の結果として発生します。悪い結果を回避するには、迅速な診断と迅速な治療が必要です。
ネフローゼ症候群が蔓延している原発性糸球体腎炎は次のとおりです。
- 病変が最小限の糸球体腎炎:アルブミンの有意な喪失を引き起こします。糸球体の変化は最小限であり、電子顕微鏡でのみ検出可能であり、透過性を損なうが濾過能力を損なうことはない。
- 限局性または分節性糸球体腎炎:「限局性」という用語は、硬化性病変によって影響を受ける限られた数の糸球体に由来します。これは通常、腎皮質の髄質近傍領域の糸球体に影響を及ぼします。大人よりも子供でより頻繁に
- 膜性糸球体腎炎:それは免疫複合体によって引き起こされ、しばしばネフローゼ症候群に加えて、基底膜の上皮側へのタンパク質物質の沈着によって特徴付けられ、それは有窓糸球体毛細血管の壁の肥厚を引き起こします。上皮細胞の下の沈着物の間で自分自身をほのめかす基底膜(スパイク)の外屈の形成
- 膜性増殖性糸球体腎炎(メサンギウム毛細血管):「メサンギウム細胞の増殖による基底膜の肥厚。この病気は30歳より前に始まることが多く」、通常はゆっくりと進行する経過をたどります。残念ながら、遅い診断は治療に役立ちません。高血圧と腎不全がすでに存在するときに発見された場合、予後は好ましくありません。
ここで、さまざまな形態の糸球体腎炎の原因となる多くの原因のいくつかの例を見てみましょう。
感染プロセス
- 連鎖球菌後糸球体腎炎:過去には、糸球体腎炎の古典的な経過は、「上気道の連鎖球菌感染症」の約10〜14日後に、浮腫、動脈性高血圧、および尿路像の変化の突然の発症として説明されていました。連鎖球菌後の糸球体腎炎は、考えられる症状の1つにすぎないことを知っています。
予想通り、連鎖球菌後糸球菌腎炎は、「連鎖球菌性咽頭感染症」またはまれに「皮膚感染症(丹毒、膿痂疹)」から1〜2週間以内に発症する可能性があります。病因はグループAの溶血性連鎖球菌(化膿レンサ球菌)。細菌に対する抗体の過剰産生は、これらの一部を腎糸球体に移動させ、それらを攻撃する可能性があります(免疫介在性損傷)。連鎖球菌後糸球体腎炎の症状には、腫れ、乏尿(尿排泄の減少)および血尿が含まれます。男性の性別(M / F比2/1)は、主に3〜10歳の子供に影響を及ぼします。これらの子供は、いずれの場合も、成人と比較して、迅速かつ自発的な治癒能力が高くなります。ケアは、大多数の小児患者(死亡率が1%未満)の完全な回復を保証しますが、免疫不全で衰弱した高齢者では、死亡率は20%に達する可能性があります。一部の患者では、慢性糸球体腎炎の発症があります。明らかに健康で、尿分析は血尿、タンパク尿、および円柱尿症の兆候を示していますが、残念ながら何年にもわたって、腎機能は尿毒症まで徐々に悪化する可能性があります。 - 細菌性心内膜炎:状況によっては、細菌が血流に侵入し、そこから心臓に押し出されて、心内膜炎として知られる心臓弁感染症を引き起こすことがあります。手元のデータでは、心内膜炎と糸球体腎炎の間には頻繁な関連性がありますが、この関係は病態生理学的観点からはまだ明らかではありません。
- ウイルス感染症:ウイルスによって引き起こされるいくつかの病気、まず第一にエイズとタイプBおよびC型肝炎は、糸球体腎炎の発症を助長する可能性があります
- 急性心内膜炎の発症に関与する高い病因の中で、肺炎球菌、水痘帯状疱疹ウイルス、マラリア寄生虫、およびコクサキアを思い出します。
自己免疫疾患
- SLE(全身性エリテマトーデス):自己免疫に基づく慢性炎症性疾患であり、炎症過程は皮膚、関節、血球、心臓、肺、正確には腎臓などのさまざまな身体部位にまで及ぶ可能性があります。
- グッドパスチャー症候群:臨床的観点から肺炎と同様の方法で現れるまれな免疫学的肺疾患。グッドパスチャー症候群は肺出血と糸球体腎炎を引き起こします
- IgAメサンギウム沈着を伴う糸球体腎炎。血尿の再発エピソードを特徴とする自己免疫疾患; IgA抗体で腎臓を直接標的にすることにより、糸球体腎炎の最も頻繁な原因です。その進行は非常に遅く、無症候性である可能性がありますが、容赦はありません。患者の約30%が何年にもわたって「末期腎不全」を発症します。
血管炎
- 多発性動脈炎:この形態の血管炎は、心臓、腎臓、腸などの体のさまざまな臓器に供給する中小の血管に影響を及ぼします。
- ウェグナー肉芽腫症:この形態の血管炎は、肺、上気道、および腎臓の中小血管に影響を及ぼします。
糸球体の治癒を促進できる状態
- 高血圧:私たちが見てきたように、高血圧は糸球体腎炎に関連する腎臓の損傷の結果であると同時に、その原因の素因となる可能性があります。
- 糖尿病性腎症:1型糖尿病患者の30〜40%、2型糖尿病患者の10〜20%を苦しめる合併症。非常にゆっくりと進行する方法で、補償の初期段階を通過しますが、この病気は腎臓機能をゆっくりと悪化させます。回復。
治療
治療法の選択は明らかに、糸球体腎炎が結果と発現である病理に依存します。たとえば、連鎖球菌後の糸球体腎炎は、ペニシリン、アモキシシリン、エリスロマイシンなどの抗生物質で治療されます。一方、ネフローゼ症候群に関連する糸球体腎炎の場合、コルチコステロイドと免疫抑制薬が中程度の治療の成功を確実にするようです。
残念ながら、場合によっては、腎炎症過程の原因が不明であるため、十分に確立された病因療法がない場合は、一般的な規則が採用されます。
急性糸球体腎炎:
- 低ナトリウムおよび低タンパク質の食事
- 最初はベッドで休む
- 降圧薬の使用の可能性
慢性糸球体腎炎:
- 低タンパク食(議論)、腎不全が続くか、特に重度の場合に示されます
- 降圧療法
- ビタミンD
- EPO
- スタチン
- 示された身体活動
- 降圧薬の使用の可能性