これは何ですか ?
骨シンチグラフィーは、骨格の解剖学的構造、特に骨の血管および代謝の変化を評価するために使用される画像診断技術です。この目的のために、テクネチウム-99mで標識されたジホスホネートを含む放射性薬物が使用され、骨に沈着することができます、それらを反映します。血液供給(地区の血液灌流)と代謝行動(骨組織の合成に特化した細胞である骨芽細胞の活動の程度によって与えられます)。

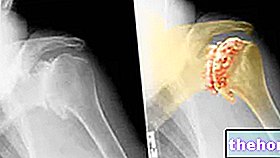
したがって、骨格から放出される放射線の量は放射性薬物の濃度に比例し、適切な受信機とコンピューターの助けを借りて、詳細な画像を取得し、血管および代謝の変化を評価することができます。特定の骨領域の血流と代謝が大きいほど、トレーサーの濃度が高くなります(図を参照)。
骨スキャンは高感度ですが非特異的な検査です。実際、発見された病理の性質を明らかにすることはできません。このため、一般的に放射線検査や磁気共鳴などの他の画像診断法と組み合わせて使用されます。
骨シンチグラフィーの主な適応症の中で、原発性骨格腫瘍と骨転移の同定とフォローアップ、すなわち悪性腫瘍の遠隔局在が際立っています。乳房、肺、腎臓、膀胱。初期段階-骨の症状または明らかな構造変化がまだ現れなければならないとき-シンチグラフィーは、二次骨局在に最も統計的に相関する新生物の診断の直後に実行されます。したがって、転移が存在する場合、トレーサーの過剰捕捉の領域(より暗い)に気付くことが可能になります。ただし、特に単一の局在化における技術の特異性の欠如を思い出すと、蓄積は、最近の骨折や関節炎のプロセスなどの他の状態の結果である可能性があります。腫瘍の診断と病期分類に非常に役立つことに加えて、骨シンチグラフィーは、行われた治療的介入(化学療法または放射線療法)の効果を評価することを可能にします。
骨シンチグラフィーのさらなる適応症は、放射線学的に調査できない部位(例えば関節)、微小骨折(ストレスによるものなど)、大腿骨頭の壊死を含む関節リウマチなどの炎症性骨髄炎の認識によって表されます。骨髄炎(糖尿病性足)、整形外科用プロテーゼの痛み、正常なX線撮影の患者の痛みの評価、アルゴン神経ジストロフィ、および骨インプラントの生存率の評価。
検査は苦痛ですか?リスクは何ですか?禁忌はありますか?
骨スキャンは、放射性医薬品を静脈内投与しなければならない場合でも、シンプルで痛みのない技術です。投与される同位体の用量は非常に少なく、妊娠中にシンチグラフィー技術の使用が禁忌のままであっても、患者に重大なリスクはありません。さらに、予防措置として、妊娠可能年齢の女性では、継続的な妊娠のリスクを排除するために、シンチグラフィーは通常、最後の月経の開始から10日以内に実行されます。母乳育児中、一部の放射性物質が母乳に移行する可能性があるため、核医学を専門とする医師の裁量により、母乳育児が多少長く中断されない限り、シンチグラフィーを延期または実行することができます。
シンチグラフィーは子供にも実施でき(使用する薬の量は体重に比例します)、病気の経過を評価するために時間をかけて繰り返すことができます。
使用されるトレーサーは造影剤ではないため、妨害やアレルギー現象を引き起こしません。
骨スキャンはどのように実行されますか?
検査は、病歴、特定の薬の使用、進行中の病状に関する文書を調査することを目的とした予備訪問から始まります。ネックレス、ブローチ、イヤリング、時計、鍵の束などの金属製の物体は、次の場所に移動する必要があります。診断手順に干渉しないでください。調査は放射性医薬品の静脈内投与で進行します。この時点で、使用する手法に応じて、三相シンチグラフィーで発生するように、一部の初期画像が検出される場合と検出されない場合があります。この場合、患者は約20分間ソファに横になり続けます。この最初のフェーズの終わりに、どちらの場合も、放射性医薬品が骨に固定されるまで3〜4時間待つ必要があります。この期間中、結合していないトレーサー部分は腎臓によってろ過され、尿とともに排出されます。したがって、放射性医薬品の注入と骨の実行の間の時間間隔で、吸収されない放射能の除去を促進するために、したがって余分です。スキャンする場合、患者は少なくとも0.5リットル(できれば1リットル)の水を飲む必要があります。同じ理由で、完全な膀胱は骨盤の骨を覆う傾向があり、この領域の正確な検査を可能にしないため、スキャン自体の前であっても、膀胱を頻繁に空にすることが重要です。
待機期間中、患者は放射能が低いため、家族や介護者と接触することなく病棟に留まらなければなりません。同じ理由で、放射能がなくなった後にのみ下水道に下水を排出するタンクに接続された特別なトイレで尿を排出する必要があります。排尿中は、衣服や皮膚を尿で汚さないように注意する必要があります。
実際の検査は、注射の2、3時間後に行われます。患者は再び仰臥位でテーブルに横になり、可能な限り静止しようとします。次に、カメラ範囲のヘッド(患者が放出する放射線を記録するデバイス)を15〜30分間、体に沿ってスライドさせます。医療従事者の放射線被曝を減らすために、患者はこのフェーズでは、サービスオペレーターと直接連絡を取ります。サービスオペレーターは、いずれの場合も最小距離にあり、患者を観察し、患者と話すことができます。したがって、全体として、検査には約4時間かかります。この時間は、治療を受ける患者の臨床ニーズに応じて異なります。
骨スキャンの前に特別な準備は必要ありません。通常、絶食は必要ありませんが、十分な水分補給により画質を向上させることができます。
骨スキャンの終わりに、患者は特別な予防措置なしにすぐに通常の活動を再開できます。医師は放射性医薬品の排除を促進するために通常よりも多くの水分を飲むように彼を招待することができます。トイレを使用した後は、水をたっぷりと流し、手をよく洗うことをお勧めします。骨スキャン後の最初の48時間は、常に予防策として(吸収された放射線はそれほど危険ではありませんが、不要な放射線を節約することは正しいです) )、患者は小さな子供や妊婦との密接な接触を避ける必要があります。