一般性
子宮内膜、または子宮体のがんは、子宮の体腔の内側を覆う粘膜の腺から発生します。この癌は現在、生殖管で最も頻繁に見られますが、子宮内膜癌による死亡率は、卵巣癌および子宮頸癌による死亡率よりもかなり低くなっています。
子宮内膜がんは主に55歳から65歳(平均年齢61歳)の年齢層で発生し、閉経が始まる前の症例の20%にしか発生しません。まれです(症例の3-5%)。近年、この病気は閉経後もより頻繁に見られるようですが、55歳未満ではまれになっています。発生率は国によって大きく異なります。現在、イタリアでは、10万人の女性ごとに毎年約10の浸潤性子宮内膜がんが発生しています。

1)膣2)子宮の首3)子宮4)ファロピウスチューブ5)卵巣6)線毛
子宮は女性の生殖器官です。首(子宮頸部)を下に向けた特徴的な漏斗形状です。この開口部は、小陰唇と外側に開いている膣管と連絡しています。
子宮の壁は、外部の腺の層(子宮内膜)と内部の筋肉の層(子宮筋層)の2つの層で構成されています。
インデックス記事
危険因子
子宮内膜がんのリスクがある女性には、しばしば再発するいくつかの特徴があります。
- 肥満;
- 閉経後期または初潮初期;
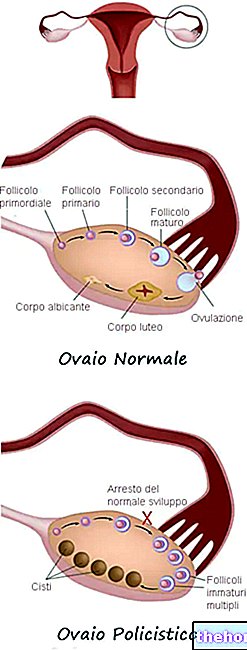
- 多嚢胞性卵巣症候群(エストロゲンの増加と排卵のない周期を伴う);
- プロゲステロンとは関係のないエストロゲンを長期間使用する(エストロゲンは、子宮内膜の腺粘膜に対して増殖性の刺激を与え、過度の状態では癌を引き起こす可能性があります)。
- 乳がんを患った患者におけるタモキシフェンの長期使用(何年にもわたって);
- 糖尿病;
- 高血圧;
- nulliparity(子供がいなかった);
- 肝臓と胆道の慢性疾患;
- エストロゲンを大量に産生する卵巣の腫瘍の存在;
- リンチ症候群II型(さまざまな種類の腫瘍が、特に結腸と子宮内膜で非常に頻繁に発生する家族症候群)。
ただし、最も重大なリスクは最初の4つの条件で表されます。
子宮内膜がんの種類
この腫瘍は、子宮の体腔内のどこにでも発生する可能性があり、外接型とびまん性の2つの形態で発生する可能性があります。
限局性腫瘍
外接形態は通常、ポリープとして、またはまれに潰瘍または結節として現れます。腫瘍は子宮筋層(子宮内膜の下の子宮層)に深く浸潤し、腹膜に到達するまで筋肉の厚さの進行性のびらんを引き起こす可能性があります。
びまん性腫瘍
びまん性の形態は通常、子宮腔の大部分を占め、通常は限局性の形態の拡大によるものですが、場合によっては、腫瘍の多中心性の起源(同時にいくつかの点)が原因である可能性もあります。子宮筋層の浸潤は、潰瘍性のものよりもびまん性および/または増殖性の形態では頻度が低い。
子宮は通常、体積が増加し、一貫性が低下しますが、完全に正常に見える場合もあります。
腫瘍の重症度
の文脈で 子宮内膜癌は、腺成分に由来するため腺癌とも呼ばれ、それを構成する細胞の分化(変化)の程度が異なります。分化の程度は、予後を詳しく説明できるようにするために、したがって最も適切なタイプの治療法を評価できるようにするためにも非常に重要です。
FIGOと呼ばれる最もよく使用される分類によると、子宮内膜がんのグレードは3:G1、G2、G3です。明らかに、G1腫瘍の予後が最も良好です。
- グレードG1では、腺癌は正常な腺と同様の腺によって形成されますが、より曲がりくねって複雑です。子宮内膜ポリープ、子宮内膜増殖症、子宮内膜の慢性炎症と似ている傾向があるため、区別する必要があります。
- グレードG2では、顕著な分化はあまりありません(つまり、腫瘍腺は健康な腺に非常に似ていないため、「非定型」と呼ばれます)。
- グレードG3では、腫瘍の腺構造は奇妙であり、そのように明確に定義されていない場合があります。出血と細胞死の領域はより頻繁であり、腫瘍はこの段階で未分化腺癌と呼ばれます。
「子宮内膜がん」に関するその他の記事
- 子宮内膜がん:広がり
- 子宮内膜がん:症状と診断
- 子宮内膜がん:病期分類と予後
- 子宮内膜がん:治療と生存