一般性
精巣がん、または精巣がんは、精巣と呼ばれる男性の性腺の細胞(精巣または非精巣)に発生する腫瘍性プロセスです。

図:セミノーマ。 wikipedia.orgから
誘発原因はまだ正確に描写されていませんが、多数の症例の観察のおかげで、新生物が停留精巣、腫瘍への精通、不妊、喫煙などの特定の状態に関連していることを確認することができましたタバコ、高身長など。
腫瘍のプロセスは、陰嚢の痛みと睾丸の腫れの出現を特徴とし、そのサイズはエンドウ豆のサイズと似ています。
診断が早い場合は、回復の可能性が高くなります。睾丸除去手術、化学療法、そして重症の場合は放射線療法でさえ達成できる治癒。
精巣腫瘍とは何ですか?
精巣がん、または精巣がんは、男性の性腺の一方または両方の細胞に発生するまれながんです。
睾丸
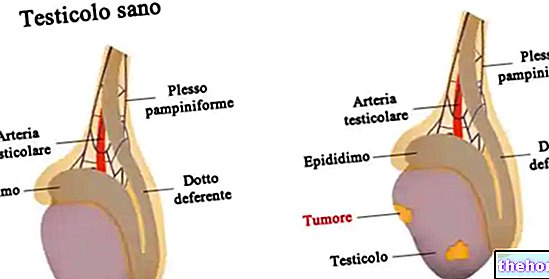
精巣、またはディダイムは男性の性腺であるため、男性の主な生殖器官を表しています。
陰嚢に含まれているそれらは2つあり、男性の性細胞である数百万の精子と男性の性ホルモン(テストステロン)を生成する役割を果たします。後者は一次および二次の性的特徴の発達の基本です。そして生殖器自体の機能の制御において。
成人の睾丸のサイズと重さ:
- 長さ3.5〜4cm
- 幅2.5cm
- 前後径3cm
- 約20グラムの重量
精巣腫瘍の種類
腫瘍の影響を受ける精巣細胞の種類に応じて、精巣がんにはさまざまな形態があります。
すべての精巣癌の約95%は、精子または生殖細胞が由来する細胞に由来します。いくつかのサブタイプがこのカテゴリに属しています。これらのうち、主なものはセミノーマと非セミノーマです。
残りの5%は、非生殖精巣細胞(または間質細胞)に由来する腫瘍によって表されます。このグループの新生物には、いわゆるセルトリ細胞腫瘍といわゆるレイディグ細胞腫瘍が含まれます。
疫学
t

それは15歳から44歳までの若い人口に最も頻繁に影響を及ぼし、白い顔色をしています(特に、北ヨーロッパの住民、ドイツ、スカンジナビアなど)。
アメリカの研究によると、「70年代以降、世界中の精巣腫瘍患者は決定的かつ説明のつかない方法で増加しました。しかし、この増加は死亡率の増加に変換されていません。逆に、完全に反対であることが指摘されています。この傾向は、医学の進歩によって説明されており、現在、この新生物からの回復の可能性が高いことが保証されています。
イタリアの統計によると、2012年に我が国で登録された症例は2000年強でした。
原因
前提:腫瘍とは何ですか?腫瘍は、1つまたは複数の遺伝子DNA変異に続く制御されていない細胞増殖の結果です。
精巣腫瘍の正確な原因はまだわかっていません。ただし、次のようないくつかのリスク要因が特定されており、他の要因よりも重要なものもあります。
- 停留精巣
- 精巣腫瘍の家族歴
- 不妊
- 高身長
- タバコの煙
- 白人人口(白人の顔色と同義)と若い年齢に属する
- 農薬、ポリ塩化ビフェニル、フタル酸エステルなどの特殊な化学薬品。これらは内分泌かく乱物質とも呼ばれます。
停留精巣
男性の赤ちゃんがまだ子宮の中にいるとき、彼の睾丸は腹部に含まれています。出生後(正確には生後1年)、彼らは下降し始め、陰嚢内の古典的な位置を占めますが、場合によっては、この睾丸の下降プロセスが発生しないか、不完全です:この状況はそれと呼ばれます停留精巣。
精巣癌の発症に関与するすべての危険因子の中で、停留精巣は確かに最も影響力があります。
このため、停留精巣の影響を受けた子供は、新生物を発症する可能性を最小限に抑えるために、特定の手術にできるだけ早く介入することが不可欠です。
アメリカの統計研究は、後の停留精巣が矯正されるほど、精巣癌の可能性が高いことを示しました。たとえば、この研究によると、個人が生後13年後に矯正手術を受けた場合、健康な仲間よりも最大5倍のリスクにさらされる可能性があります。
家族歴と遺伝学
精巣腫瘍に苦しんでいる近親者(父または兄弟)を持つすべての人々は、同じ病気にかかるリスクが高いです。当然のことながら、停留精巣に次いで、親しみやすさが2番目に重要な危険因子です。
前のケースのように、「精巣癌患者の家族が走る危険性のアイデアを得るには、統計データに頼らなければなりません:これらから、病気を持っている(または持っていた)人が明らかになりました父親は健康な父親を持っている(または持っていた)人よりも4〜6倍危険にさらされています。
最近のいくつかの分子生物学研究によると、親しみやすさは「染色体12全体に影響を与える遺伝的異常、および/またはTGCT1、KITLG、SPRY4遺伝子に影響を与えるさまざまな突然変異に関連しているようです。
不妊
理由は不明ですが、男性の不妊症は精巣腫瘍を発症する素因があるようです。実際、不妊症の男性は、肥沃な男性の3倍のリスクがあります。
高身長
2008年の調査によると、身長190 cmを超える男性は精巣腫瘍にかかりやすく、身長170cm未満の男性はより適切に保護されます。これに照らして、高身長と精巣癌の間に関連があるかもしれないという仮説が進められましたが、この関連が何のためにあるのかはまだ説明されていません。
煙
他の多くの癌と同様に、精巣癌も喫煙によって支持されます。実際、すべてのヘビースモーカーは2倍のリスクにさらされています。
注:ヘビースモーカーとは、「s」とは、何年もの間、1日に20本のタバコを吸うすべての人を意味します。
症状と合併症
詳細情報:症状精巣腫瘍
精巣腫瘍は通常、片方または両方の精巣にしこりができます。触診で痛みがないこの腫れは、エンドウ豆のサイズまたはそれ以上の大きさの実際の隆起です。
この古典的な兆候に加えて、次のような他の症状や障害が現れることがあります。
- 睾丸または陰嚢の鈍い痛みまたは鋭い痛み。その気持ちは行き来します。
- 陰嚢の重さの感覚
- 腹部の鈍い痛み
- 睾丸の周りの陰嚢内の液体の集まりである水腫
- 倦怠感
- 一般的な倦怠感
いつ医師に連絡しますか?
上記と同様に、触知可能で痛みのない腫れの出現は、必ずしも精巣腫瘍であることを意味するわけではありません。ただし、その存在に気づいたらすぐに、すぐに医師に連絡することをお勧めします。可能性のある腫瘍の治療が開始される可能性が高いほど、新生物から回復する可能性が高くなります。

形: 精巣腫瘍のサイズ。非常に小さい(T1)、中型(T2およびT3)、または非常に大きい(T4)ことがあります。マグニチュードが大きいほど、通常、重大度が高いことと同義です。 サイトから:andrologiaurologiamontano.it
いくつかの統計によると、睾丸の腫れの4%未満が精巣癌によって引き起こされています。それにもかかわらず、最も正確なチェックを受けることは常に良いことです。
合併症
精巣腫瘍は、重症または適切に治療されていない場合、体の他の部分に広がる可能性があります。リンパ系または血液系を介して、実際には、最初に隣接するリンパ節に侵入し、続いて、より離れたリンパ節、肺、肝臓などに侵入する可能性があります。このプロセスは、ピーク時には転移と呼ばれ、他の場所に広がるがん細胞は転移と呼ばれます。
診断
精巣腫瘍を診断するには、障害が疑われる患者は一連の異なる検査を受ける必要があります。それは身体検査と「陰嚢超音波」で始まり、血液検査と生検で終わります。
腫瘍が他の場所に広がっている(転移している)可能性があるという懸念がある場合は、一連の多かれ少なかれ侵襲的な放射線検査も実施されます。
客観的調査
身体検査中に、医師は睾丸、特に腫れの疑いを分析し、小さなトーチの使用にも頼ります。光が隆起を通過する場合、陰嚢には腫瘍ではなく体液(おそらく嚢胞)が含まれていることを意味します。一方、光がフィルターにかけられない場合は、腫れが腫瘍由来の固形塊によって引き起こされている可能性が非常に高くなります。
睾丸を調べた後、医師は患者の病歴の調査に移ります。停留精巣の過去または新生物への精通がそこから明らかになった場合、診断はすでに明確な輪郭を取ります。
陰嚢超音波
陰嚢超音波は、豊富な有用な情報を提供する非侵襲的診断手順です。
実際、それは精巣の異常の位置と程度を示し、それが液体の集まりなのか固体の塊なのかを明らかにします。
すでに述べたように、塊が固い場合は精巣腫瘍が疑われますが、体液が蓄積している場合は嚢胞の仮説が考慮されます。
血液分析
血液検査は、血流中のいわゆる腫瘍マーカーを追跡するために使用されます。これらのマーカーは、腫瘍が形成された後に循環血液に分散する特徴的な物質にすぎません。それらの同定は非常に重要ですが、すべての精巣癌がこれらのマーカーを生成するわけではありません。したがって、血液検査の結果は常に細心の注意を払って取得する必要があります。
血液中で検索された腫瘍マーカー:
- AFP(アルファフェトプロテイン)
- HCG(絨毛性ゴナドトロピン)
- LDH(乳酸デヒドロゲナーゼ)
生検
生検は、精巣腫瘍の実際の存在を明確に確認するために行われます。この検査では、感染した精巣から組織片を採取し、顕微鏡で観察します。機器上では、腫瘍細胞が存在する場合、それは容易に認識できます。
特別なケース。すでに診断が確定している場合や転移のリスクが具体的である場合は、新生物の影響を受けた睾丸全体に対して生検を行います。つまり、新生物は完全に切除されます(精巣摘除術)。
その他のテスト
腫瘍が体の残りの部分に広がることを恐れる場合は、転移がリンパ節、肺、肝臓などに到達したかどうかを明らかにするいくつかの放射線検査を患者に行うことは非常に有用です。
これらの状況で実行されるテストは、胸部X線、核磁気共鳴(MRI)、コンピューター断層撮影(CT)です。
精巣腫瘍の重症度はどのように確立されますか?
精巣腫瘍の重症度は、それが持つ特徴に依存し、診断プロセス中にのみ評価されます。
腫瘍を分類する要因は、腫瘍塊のサイズと腫瘍細胞が広がる能力です。
これらの特性に基づいて、精巣腫瘍は次のようになります。
- がんが罹患した睾丸に限局している場合は、ステージ1。
- がんに罹患した精巣と腹部および骨盤領域の隣接リンパ節が含まれる場合は、ステージ2。
- がんが睾丸から胸部のリンパ節に拡がっている場合はステージ3。
- がんが胸部のリンパ節だけでなく、胸部や肺や肝臓などの腹部臓器にも拡がっている場合は、ステージ4。
処理

図:「精巣癌を特徴付ける病期の興味深い再現。リンパ節(青紫色)、肺転移(黄色)、および腎臓(脇の下のすぐ下にある臓器、右側)を認識することができます。読者の)サイトから:andrologiaurologiamontano.it
精巣腫瘍を治療する唯一の方法は、精巣摘出術と呼ばれる手術を使用して、影響を受けた精巣全体を切除することです。
この手術の後には、腫瘍の病期と種類に応じて、腹部リンパ節の外科的切除と、化学療法と放射線療法の1回以上のサイクルが続きます。これらの治療法は、腫瘍細胞を生体から永久に排除するように設計されています。
睾丸腫瘍が両側性である場合、両方の睾丸を除去した後、患者はホルモン療法を受けます。これにより、勃起能力は回復しますが、出産することはありません。
オーケストミー
詳細情報:精巣摘除術
精巣摘除術は全身麻酔を必要とし、鼠径部を切開して陰嚢から睾丸全体を切除します。
手術が早く行われるほど、新生物が他の睾丸や他の臓器に侵入するリスクが低くなります。これが、病気の早期診断が不可欠である理由です。
患者がそれを要求した場合、除去後、外科医は罹患した睾丸の代わりにシリコーン製の人工睾丸を置くことができます。
精巣摘出手術に関する基調講演。睾丸の除去は、患者の性欲や出産に影響を与えることはありません。実際、これらは変更されていません。
一方、両方の睾丸を取り除くと(両側精巣摘出術)、状況は大きく異なります。そのような状況では、テストステロンの生成、とりわけ精子(不妊)の生成が停止します。
影響を受けたリンパ節の外科的除去
腹部リンパ節が癌で汚染された場合(ステージ2)、新生物が再発する危険を避けるために、手術でリンパ節を切除する必要があります。一般に、さまざまな外科的手法で行うことができるこれらの小さな臓器の除去には、特定の副作用はありませんが、場合によっては、逆行性射精として知られる障害を引き起こす可能性があります。
化学療法と放射線療法
化学療法は、癌細胞を含むすべての急速に成長する細胞を殺すことができる薬の投与です。これらの製剤は、経口または静脈内投与することができます。
一方、放射線療法は、腫瘍細胞を破壊するために、患者に数サイクルの電離放射線(高エネルギーX線)を照射することで構成されます。
化学療法と放射線療法は、腫瘍が重度で進行した段階で不可欠になります。実際、これらの治療法は、体から腫瘍転移を取り除くための唯一の有効な治療法です。
化学療法の主な副作用:
放射線療法の主な副作用:
- 吐き気
- 彼はレッチングした
- 脱毛
- 倦怠感
- 感染の脆弱性
- 吐き気
- 倦怠感
- 下痢
- 皮膚の発赤
- 他の癌の素因
テストステロンベースのホルモン療法
両方の睾丸を取り除いた患者は、性欲と勃起能力を維持したい場合、合成テストステロンに基づくホルモン療法を受ける必要があります。
この最後のプロセスは睾丸の存在によってのみ可能になるため、ホルモン療法は精子の生成を回復しないことを覚えておく必要があります。
詳細情報:精巣腫瘍を治療するための薬 "
予後
精巣腫瘍は新生物であり、早期に診断されれば、優れた結果で治療することができます。
実際、1970年代以降、この病状で死亡する人はますます少なくなっているため、現在、患者の90%(または10人中9人)が完全に回復しています。
治癒率が高いことに加えて、タイムリーな診断(または早期診断)には、もう1つの大きな利点があります。それは、サーベイランスとも呼ばれる1コースの化学療法のみに頼るという利点です。一方、進行期の精巣腫瘍は、化学療法の複数のコースが必要であり、非常に多くの場合、放射線療法も必要です。
ファローアップ
いくつかの統計的研究によると、精巣癌が治癒した患者の25〜30%(いわゆるフォローアップ)が再発または新生物の再発を経験します。これは通常、治療終了後最初の2年以内に起こります。したがって、この時間枠では、定期的な診断テストとチェックを受けることを強くお勧めします
- 術後最初の年の4つのコントロール
- 術後2年目の2回のチェック
- 術後3年目からの年1回の健康診断
防止
精巣腫瘍は予防できませんが、定期的に睾丸を自己検査することで(理想的な時期は熱いシャワーを浴びた後)、自分で異常を発見することができます。
この適応症は、禁煙の適応症とともに、停留精巣の病歴または精巣癌の家族歴があるすべての人に特に推奨されます。