一般性
髄膜腫は、髄膜に由来する脳腫瘍です。
髄膜腫はしばしば良性(非癌性)であり、悪性の表現型を示すことはめったにありません。原因はよくわかっていませんが、いくつかの環境的および遺伝的要因が病因に関与しているようです。症状は、発症部位、腫瘍塊の大きさ、および他の組織や構造が関与しているかどうかによって異なります。治療の選択肢には、観察、手術、および/または放射線療法が含まれます。

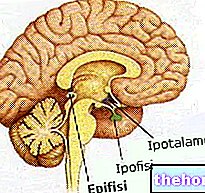
頭蓋および脊髄の髄膜
髄膜は、脳と脊髄を取り囲み保護する保護膜です。それらは3つの層で構成されており、外側から内側にかけて、硬膜、くも膜、軟膜の名前が付けられています。髄膜腫は、中間層を形成するくも膜細胞から発生し、ゆっくりと拡大する塊として現れることが多く、硬膜にしっかりと固定されています。多くの場合、腫瘍は頭の内側、特に頭蓋底、脊髄(脳幹)のすぐ上、視神経鞘の周りなどに局在します。まれな脊髄髄膜腫は、代わりに椎管内に発生します。 。
分類と病期分類
髄膜腫は、異種の腫瘍のセットを表します。
組織学的特徴、再発のリスク、および成長率に基づいて、世界保健機関(WHO)は、次の3つの一般的な程度を確立する分類を開発しました。
- グレードI-良性髄膜腫(90%):再発のリスクが低く、成長が遅い。
- グレードII-非定型髄膜腫(7%):再発および/または急速な成長のリスクの増加;
- グレードIII-退形成/悪性(2%):高率の再発と積極的な成長(隣接組織への侵入)。
原因
髄膜腫の原因はよく理解されていません。多くの場合は散発的です。つまり、家族の伝染を尊重する一方で、ランダムに発生します。髄膜腫はどの年齢でも発生する可能性がありますが、最も一般的には40歳から60歳の間に見られます。
危険因子は次のとおりです。
- 放射線被ばく。一部の患者は、放射線に曝された後に髄膜腫を発症しました。特に頭皮への放射線療法は、癌を発症するリスクを高める可能性があります。
- 女性ホルモン。髄膜腫は女性でより頻繁に発生し、一部の医師は女性の性ホルモン(エストロゲンとプロゲステロン)が癌の病因に関与している可能性があると考えています。この可能性のあるリンクはまだ調査中です。
- 脳損傷:以前の頭部外傷の部位(たとえば、以前の骨折の近く)でいくつかの髄膜腫が発見されましたが、その関係はまだ完全には理解されていません。
- 遺伝的素因。神経系に影響を与えるまれな遺伝性疾患である2型神経線維腫症(NF-2)の患者は、50%の確率で1つまたは複数の髄膜腫を発症します。他の遺伝子は腫瘍抑制因子として作用する可能性があり、これらの欠如または変化により、人々は髄膜腫にかかりやすくなります。たとえば、NF2の患者は、細胞を誘導する可能性のある遺伝子を受け継いでいるため、髄膜腫を発症する可能性が高くなります。腫瘍性形質転換髄膜腫で最も頻繁に見られる遺伝的変化は、22q染色体上の神経線維腫症2型(NF2)遺伝子の不活性化変異です。関与する他の可能な遺伝子または遺伝子座には、AKT1、MN1、PTEN、SMO、および1p13が含まれます。
徴候と症状
詳細情報:髄膜腫の症状
良性髄膜腫は進行が遅いのが特徴です。小さな腫瘍(多くの脳髄膜腫は頭蓋骨の上部のすぐ下または脳の2つの半球の間にあります。腫瘍がこれらの領域にある場合、症状には、頭痛、失神、めまい、記憶障害、脳の変化などがあります。まれに、髄膜腫が視神経や耳の近くなどの脳の感覚領域の近くにあり、これらの腫瘍の患者は外交(二重視)や聴力損失を経験する可能性があります。
髄膜腫の疑いは、頭蓋内高血圧、発作、神経学的欠損の存在によっても発生する可能性があります。
内側に成長する髄膜腫は、脳実質を圧迫することはできますが、侵入することはできません。一方、外側に拡張すると、骨化過剰を引き起こす可能性があります。つまり、腫瘍が隣接する骨に侵入して変形する可能性があります。時折、髄膜腫は血管や神経線維を圧迫することがあります。いくつかの腫瘍塊は、嚢胞または石灰化ミネラルの沈着物を含み、他の腫瘍塊は、高度に血管新生されており、何百もの小さな血管を含んでいます。さらに、患者は複数または再発性の髄膜腫を患っている可能性があります。後者の表現型は良性ですが、非定型の形態で観察されたものと同様の攻撃的な代謝を特徴としています。
退形成性/悪性髄膜腫は、特に攻撃的な行動をとる腫瘍であり、体内に転移する可能性がありますが、原則として、血液脳関門のため、脳腫瘍はこの行動を示しません。退形成性/悪性髄膜腫は脳腔内で拡大しますが、血管に接続する傾向があるため、転移性細胞が血流に入る可能性があります。転移はしばしば肺で始まります。
脊髄髄膜腫は通常、首と腹部の間の脊柱管に見られます。これらの腫瘍はほとんどの場合良性であり、一般に痛み、失禁、部分的な麻痺のエピソード、腕と脚の脱力感とこわばりとして現れます。
診断
診断アプローチには、他の脳腫瘍の存在を確認するために行われるように、いくつかの画像検査を実行することが含まれます。通常、腫瘍塊は造影剤(例:ガドリニウム)を用いた磁気共鳴画像法(MRI)によって発見されます。 MRIは、患者を電波と磁場にさらすことで機能します。これにより、脳と脊椎の詳細な画像を取得して、存在する腫瘍の位置とサイズを強調表示できます。
髄膜腫はコンピューター断層撮影(CT)でも診断できます。 CTを使用すると、骨浸潤、脳萎縮、骨化過剰の程度を評価できます。
場合によっては、腫瘍が良性か悪性かを判断するために生検が行われることがあります。多くの人は生涯無症候性であり、悪性腫瘍に気づいていないことがよくあります。2%の症例で、髄膜腫は剖検後にのみ発見されます。最新の画像システムの出現により、無症候性腫瘍の特定は過去に比べて3倍になりました。
処理
髄膜腫の最善の治療法は患者ごとに異なり、次のような多くの要因に基づいて確立されます。
- 場所:腫瘍に簡単にアクセスでき、症状を引き起こす場合は、外科的切除が最良の治療選択肢であることがよくあります。
- サイズ:腫瘍の直径が3cm未満の場合、定位的放射線手術が適応となる場合があります。
- 症状:腫瘍が小さく無症候性の場合、治療を延期し、定期的な神経画像検査で患者を監視することができます。
- 一般的な健康状態:たとえば、心臓病などの他の主要な病状の患者では、全身麻酔に関連するリスクがある可能性があります。
- グレード:治療は髄膜腫のグレードによって異なります。
- ほとんどのグレードIの髄膜腫は、手術と継続的な観察で治療できます。
- 手術はグレードIIの髄膜腫の第一選択治療です。手術後、照射が必要になる場合があります。
- 手術はグレードIIIの髄膜腫に適応される最初のアプローチであり、その後に放射線療法レジメンが続きます。癌が再発した場合は、化学療法を使用することができます。
観察(成長モニタリング)
腫瘍の進行が遅いため、すべての患者に治療が必要なわけではありません。髄膜腫が小さく、症状を引き起こしていない場合は、磁気共鳴画像法による観察で、腫瘍塊の拡大を定期的に除外するのに十分です。
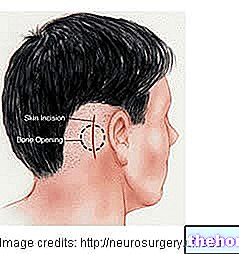
外科的切除および切除
対症療法は、外科的切除が第一選択の治療法です。腫瘍が表面的で簡単にアクセスできる場合、外科的アプローチは生涯にわたる治癒を意味する場合がありますが、完全切除が常に可能であるとは限りません。髄膜腫の中には、血管や隣接する骨に侵入したり、脳や脊髄の重要な領域の近くに発生したりするものがあります。これらの場合、外科医は腫瘍を部分的に切除し、可能な限り腫瘍を切除します。髄膜腫を完全に取り除くことができない場合は、残りの組織を放射線療法で治療することができます。
手術後に必要な治療は、いくつかの要因によって異なります。
- 腫瘍が残っていない場合、患者は継続的に監視されており、それ以上の治療は必要ないかもしれません。
- そうでない場合、医師は定期的な照射とフォローアップを勧めることがあります。
- 髄膜腫が非定型または悪性の場合、放射線療法レジメンが適応となる可能性が高くなります。
手術のリスクとして考えられるのは、出血、感染、近くの正常な脳組織の損傷などです。重篤な合併症には、脳浮腫(脳内の体液の一時的な蓄積)、発作、筋力低下、言語障害、協調運動障害などの神経学的欠損が含まれます。これらの症状は腫瘍の位置によって異なり、数週間後に消えることがよくあります。再発性髄膜腫の患者さんには、2回目の手術が必要になる場合があります。
放射線療法
放射線療法は、手術で除去不可能な髄膜腫と闘うために使用できます。部分切除後に照射が推奨されることが多いか、腫瘍が手術で効果的に治療できない場合の選択肢となる可能性があります。
放射線療法では、高エネルギーのX線を使用して腫瘍の量を減らし、残存するがん細胞を破壊します。治療の目標は、残っているすべてのがん細胞を破壊し、髄膜腫が再発する可能性を減らすことです。照射の利点はすぐには現れませんが、時間の経過とともに発生します。放射線療法は、髄膜腫の成長を止め、生存率を向上させることができます。再発)およびグローバル。
放射線外科
定位放射線治療は、単一の高線量の放射線を正確に標的とし、周囲の健康な組織への損傷を最小限に抑えることを可能にする手順です。治療は腫瘍を制御する可能性が非常に高いです。
定位放射線手術は、外科的にアクセスできない髄膜腫や残存がん細胞の治療に使用できます。この手順は忍容性が高く、通常、倦怠感や頭痛などの最小限の副作用を伴います。
従来の化学療法
髄膜腫の管理に化学療法が使用されることはめったにありません。通常、手術と放射線療法が成功するからです。ただし、このオプションは、これらの治療に反応しない患者に利用できます。化学療法レジメンは通常、髄膜腫細胞の増殖を遅らせることが示されているヒドロキシ尿素の使用を伴います。
予後
腫瘍の位置は、予後を定義する上で最も重要な臨床的要因です。実際、外科的治療の結果は、主に切除/除去の範囲に依存し、髄膜腫の位置(他の組織または構造に隣接または接続している可能性があります)によって主に決定されます。良性髄膜腫が存在します。生存率が高く、続いて非定型で最終的には悪性髄膜腫。手術前の患者の年齢と一般的な健康状態が結果に影響を与える可能性があります。若い被験者ほど生存率が高くなります。腫瘍全体を切除できない場合は、再発の可能性が高くなります。フォローアップスケジュールでは、定期的なMRIまたはCTが髄膜腫の長期ケアの重要な部分です。






.jpg)