「心拍数」トピックを扱っているサイト上の記事へのリンク。
「アメリカ心臓協会」(AHA)によると、安静時の成人の通常の心拍数は60〜100bpmです。心拍数が速すぎるため、安静時に100 bpmを超える場合、頻脈と呼ばれます。逆に、遅すぎる場合、または安静時の心拍数が60 bpm未満の場合は、徐脈と呼ばれます。睡眠中は、心拍数が40〜50 bpmの遅い心拍数が一般に正常と見なされます。不整脈について話します。心拍数の異常が発生する可能性があります(ただし、そうではありません)。必然的に)病気の本当の症状。
(常に洞房結節に対応)。 「加速神経」(加速神経)は交感神経作用に関与し、洞房結節の細胞にノルエピネフリン(ノルアドレナリン)を放出します。一方、迷走神経は同じ部位にアセチルコリンを放出することによって副交感神経に侵入します。したがって、加速神経の刺激は心拍数を増加させ、迷走神経の刺激は心拍数を減少させます。一定の血液量を維持しながら心拍数を上げると、末梢血流と酸素化が増加します。通常の安静時心拍数は60〜100 bpmの範囲です。徐脈は60bpm未満の安静時心拍数として定義されます。ただし、50〜60bpmの心拍数は非常に一般的です。健康な人の間で、必ずしも特別な医療処置を必要としません。一方、頻脈は、100 bpmを超える安静時心拍数として定義されますが、特に睡眠中の80〜100 bpmの持続的な心拍数は、甲状腺機能亢進症または貧血の症状である可能性があります。
- 「置換アンフェタミン」などの外因性中枢神経刺激剤は心拍数を増加させます
- 中枢神経系の抗うつ薬または鎮静薬は心拍数を低下させます(特に頻脈などの刺激効果を引き起こす可能性のあるケタミンなどのいくつかは別として)
心拍数が速くなったり遅くなったりする理由とメカニズムはたくさんあります。ほとんどの場合、脳内で放出されるエンドルフィンやホルモンなどの覚醒剤が必要であり、その多くは薬物によって誘発されます。
注:次のセクションでは、健康な人の「目標」心拍数について説明しますが、冠状動脈疾患のほとんどの人には不十分です。
中枢神経系(CNS)の影響
循環器センター
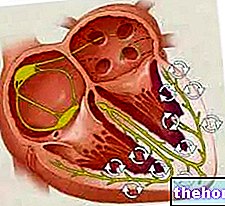
心拍数は洞房結節によってリズミカルに生成され、交感神経と副交感神経を介した中枢因子の影響も受けます。 CFに対する神経の影響は、延髄の2つの心臓循環中枢に集中しています。心臓加速器領域は、心臓加速神経の交感神経刺激を介して活動を刺激し、一方、心臓抑制センターは、迷走神経の構成要素としての副交感神経刺激を介して心臓活動を減少させる。休息中、両方のセンターは心臓に光刺激を提供し、骨格筋の調子を整えるときに起こるのと同様に、自律的な緊張に貢献します。通常、迷走神経刺激が優勢です。規制されていない場合、SA結節は約100bpmの洞調律を開始します。
交感神経刺激と副交感神経刺激の両方が、心底近くの関連する心臓神経叢を通って流れます。心臓加速器センターはまた、追加の線維とともに到着し、SAおよびAV結節の両方で交感神経節(頸神経節および上部胸神経節T1-T4)を介して心臓神経を形成し、2つの心房および2つの心室のための追加の線維を形成します。心室は、副交感神経線維よりも交感神経線維によってより豊富に神経支配されています。交感神経刺激により、神経伝達物質であるノルエピネフリン(ノルエピネフリンとしても知られています)が心臓神経の神経筋接合部で放出されます。これにより、再分極期間が短縮され、それによって脱分極と収縮の速度が加速され、心拍数が増加します。ナトリウムとカルシウムの化学チャネルまたはリガンドを開き、正に帯電したイオンの流入を可能にします。
ノルエピネフリンはベータ1受容体に結合します。当然のことながら、高血圧の薬は心拍数を下げることによってこれらの受容体をブロックするために使用されます。
副交感神経刺激は、迷走神経(脳神経X)を通って伝わるインパルスを伴う心臓抑制領域から来ます。迷走神経は、SAノードとAVノードの両方、および心房と心室の一部に枝を送ります。副交感神経刺激は、神経筋接合部で神経伝達物質アセチルコリン(ACh)を放出します。 AChは、カリウムイオンの依存する化学物質またはリガンドチャネルを開いて自発的脱分極の速度を遅くすることでHRを遅くします。これにより、再分極が延長され、次の自発的脱分極が発生するまでの時間が長くなります。神経刺激がない場合、SAノードは約100 bpm安静率がかなり低いため、副交感神経刺激は通常心拍数を遅くすることが明らかになります。
明確にするために、このプロセスは、加速しながら片方の足をブレーキペダルに置いたまま車を運転する個人に似ています。速度を上げるには、ブレーキから足を離し、エンジンに通常の速度を上げさせます。心臓の場合、副交感神経刺激を減らすとACh放出が減り、HRが約100bpmに増加する可能性があります。この速度を超える増加には交感神経刺激が必要です。
心臓血管中枢の刺激
心血管中枢は、迷走神経内の内臓感覚線維と交感神経を介して心臓神経叢を通過するインパルスによって一連の内臓受容体によって刺激されます。これらの受容体の中で、さまざまな固有受容体、圧受容体、化学受容体、およびさまざまな受容体を認識します。心臓反射を介して、通常は心臓機能の正確な調節を可能にする辺縁系の刺激。身体活動の増加は、筋肉、関節カプセル、および心臓血管センターは、副交感神経活動を抑制するか、血流を増やすために必要な交感神経刺激を増やすことによって、これらの刺激率の増加を監視します。
同様に、圧受容器は、大動脈洞、頸動脈小体、静脈腔、および肺血管や心臓自体の右側を含む他の場所にある弾性受容器です。圧受容器からの発火率は、血圧、身体活動のレベル、および相対的な血液分布の関数です。心臓センターは、圧受容器の発火を制御して、「圧受容器反射」と呼ばれるメカニズムである心臓の恒常性を維持します。圧力と拡張が増加すると、圧受容器のトリガー速度が増加し、その結果、センターの心臓刺激が交感神経刺激を減少させ、副交感神経刺激を増加させます。圧力と伸びが減少すると、圧受容器刺激の頻度が減少し、心臓の中心が交感神経刺激を増加させ、副交感神経刺激を減少させます。
心房反射(ベインブリッジ反射)と呼ばれる同様の反射は、心房への血流速度の変化に関連しています。静脈還流の増加は、特殊な圧受容器が配置されている心房の壁を長くします。しかし、心房圧受容器が血圧の上昇により刺激とストレッチのペースを上げると、心臓の中心は交感神経刺激を増やし、副交感神経刺激を抑制してHRを上げることで反応します。逆も起こります。
二酸化炭素(CO2)、水素イオン、乳酸などの活動の増加に関連する代謝副産物の増加、および酸素レベルの低下は、舌咽神経および神経によって神経支配される一連の化学受容器によって検出されます。迷走神経:これら化学受容器は、これらの物質の相対レベルに基づいて、血流を増加または減少させる必要性について心臓血管センターにフィードバックを提供します。
大脳辺縁系はまた、感情状態に関連する心拍数に大きな影響を与える可能性があります。ストレスのある時期には、通常よりも高い心拍数を特定することも珍しくなく、コルチゾール(ストレスホルモン)の急増を伴うことがよくあります。重度の不安を抱える人は、心臓発作と同様の症状を伴うパニック発作を経験することがあります。これらのイベントは一般的に一時的で治療可能です。瞑想法と目を閉じた深呼吸運動は、不安を和らげるために一般的に使用されており、効果的に心拍数を下げることが示されています。
心拍数に影響を与える要因
心拍数と収縮力を高める主な要因
心拍数と収縮力を低下させる要因
自己律動性と神経支配を組み合わせることにより、心臓血管中枢は心拍数を比較的正確に制御することができます。ただし、重大な影響を与える可能性のある他の多くの要因があります。これらには以下が含まれます:
- ホルモン、特にエピネフリン(アドレナリン)、ノルエピネフリンおよび甲状腺ホルモン
- カルシウム、カリウム、ナトリウムなどのさまざまなイオン
- 体温
- 低酸素症
- PHバランス。
エピネフリンとノルエピネフリン
「戦うか逃げるか」のメカニズムは、カテコールアミン、アドレナリン、ノルアドレナリン(副腎髄質から分泌される)と交感神経刺激によって決定されます。エピネフリンとノルエピネフリンには同様の効果があります。これらはベータ1アドレナリン受容体に結合し、ナトリウムとカルシウムに依存するイオンまたはリガンドチャネルを開きます。この正に帯電したイオンの追加流入によって脱分極の速度が増加するため、しきい値にすばやく到達します。再分極期間の短縮しかし、これらのホルモンの大量放出は、交感神経刺激と相まって、実際には不整脈を誘発する可能性があります。副交感神経刺激を受けない副腎髄質。
甲状腺ホルモン
一般に、甲状腺ホルモン(サイロキシン(T4)とトリヨードサイロニン(T3))のレベルが上がると心拍数が上がり、過剰なレベルは頻脈を引き起こす可能性があります。甲状腺ホルモンの影響はカテコラミンの影響よりも長く続きます。生理活性型のトリヨードサイロニンは、心筋細胞に直接侵入し、ゲノムレベルで活性を変化させることが示されています。また、エピネフリンやノルエピネフリンと同様に、ベータアドレナリン作動性反応にも影響を及ぼします。
フットボール
カルシウムのイオンレベルは心拍数と収縮性に大きな影響を与えます:このイオンの増加は両方の増加を引き起こします。高レベルのカルシウムイオンは高カルシウム血症を引き起こし、過剰な場合、心臓停止を引き起こす可能性があります。心臓の遮断薬として知られている薬。カルシウムチャネルは、これらのチャネルに結合し、カルシウムイオンの内向きの移動をブロックまたは遅らせることにより、HRを遅くします。
カフェインとニコチン
カフェインとニコチンは両方とも、心拍数の増加を引き起こす神経系と心臓の中心の刺激物です。カフェインは洞房結節の脱分極率を高めることで機能し、ニコチンは心臓にインパルスを伝達する交感神経の活動を刺激します。
ストレスの影響
恐怖とストレスの両方が心拍数の上昇を引き起こします。 18歳から25歳までの男女8人の俳優を対象に実施された研究では、パフォーマンス中の予期しないイベント(ストレッサー)に対する反応(HR)が測定されました。これらのうち、半分はステージ上にあり、残りの半分は舞台裏にありました。ステージ外の俳優はHRを増やしてすぐに減らし、ステージ上の俳優は次の5分間で反応しましたが、HRはゆっくりと減少しました(いわゆるパッシブディフェンスAストレッサー直接影響を受けていない個人の心拍数に対して、より遅延しますが長期的な影響があります。
心拍数を低下させる要因
心拍数は、ナトリウムとカリウムのレベルの変化、低酸素症、アシドーシス、アルカローシス、および低体温症によって遅くなる可能性があります。電解質とCFの関係は複雑です。確かなことは、電解質のバランスを維持することが脱分極の正常な波に不可欠であることです.2つのイオンの中で、カリウムが最も臨床的に重要です。最初は、低ナトリウム血症(低ナトリウムレベル)と高ナトリウム血症(高ナトリウムレベル)の両方が頻脈を引き起こす可能性があります。重度の高ナトリウム血症は、線維化を引き起こす可能性があります。重度の低ナトリウム血症は徐脈と他の不整脈の両方を引き起こし、低カリウム血症(低カリウムレベル)は不整脈を引き起こし、高カリウム血症(高カリウムレベル)は心臓を弱くし、弛緩させ、停止させます。
エネルギー生産のために、心筋は有酸素代謝のみに依存しています。低酸素症(酸素の供給が不十分)は、心臓の収縮を促進する代謝反応が制限されているため、HRの低下につながります。
アシドーシスは、血液中に過剰な水素イオンが存在し、低いpH値を示す状態です。アルカローシスは、水素イオンがほとんど存在せず、患者の血液のpHが高い状態です。通常のpHは7.35〜7.45の範囲にとどまる必要があるため、この範囲よりも小さい数値はアシドーシスを表し、大きい数値はアルカローシスを表します。実質的にすべての生化学反応の調節因子または触媒である酵素は、pHに敏感であり、pHの影響を受け続けます。これらの変動とその結果としての酵素の活性部位のわずかな物理的変動は、酵素-基質複合体の形成速度を低下させ、その後、FCに複雑な影響を与える可能性のある多くの酵素反応の速度を低下させます。
最後の変数は体温です。高い体温は高体温症と呼ばれ、低すぎる体温は低体温症と呼ばれます。わずかな温熱療法は、HRと収縮力の増加をもたらします。低体温症は、心臓の収縮の速度と強さを遅くします。心臓の速度を落とすことは、ダイバー(特にフリーダイバー)が深さを増すにつれて血液を重要な臓器にそらす、はるかに複雑な血液シフトの1つの要素です。鼓動を止める、開心術中に使用できる技術。この場合、患者の血液は通常、人工の「心臓肺」機械に向けられ、「手術が完了するまで体の血液供給とガス交換を維持し、副鼻腔のリズムが回復しました。過度の高体温症と低体温症はどちらも死に至ります。」
。洞房結節の通常のトリガー率は、自律神経系の活動の影響を受けます。交感神経刺激は発火率を増加させ、副交感神経刺激は発火率を減少させます。心拍数を表すためにさまざまな測定値を使用できます。安静時の正常な心拍数、1分あたりの心拍数(bpm):
基礎心拍数または安静時心拍数(HRrest)は、目覚めている、中立的な環境に置かれ、ストレスや恐怖などの最近の運動や刺激を受けていない人の心拍数として定義されます。通常の範囲は1分あたり60〜100拍です。安静時の心拍数は、多くの場合、死亡率に関連しています。たとえば、心拍数が90 bpmを超えると、すべての原因による死亡率が1.22(ハザード比)増加します。心筋梗塞患者の死亡率は15から増加します。心拍数が90bpmを超える場合は%〜41%。心筋疾患のリスクが低い46,229人のECGにより、96%の安静時心拍数が48〜98拍/分であることが明らかになりました。最後に、心臓専門医の98%は、「60から100」の範囲が高すぎると考えており、大多数は50から90bpmがより適切であることに同意しています。通常の安静時心拍数は、心臓の洞房結節の安静時活性化率に基づいています。ここには、心臓の自閉症の原因となる自己生成のリズミカルな発火を駆動する高速ペースメーカー細胞が配置されています。安静時心拍数が50bpm未満になることは珍しいことではありません。
(HRmax)は、運動中に深刻な問題を経験することなく個人が達成できる最高の心拍数であり、一般的に年齢とともに減少します。 HRmaxは個人によって異なるため、HRmaxを測定する最も正確な方法は、ECGで監視しながら、制御された生理学的ストレス(通常はトレッドミルから)に人をさらすテストです。運動強度は、必要な変化が生じるまで定期的に増加します。心機能が観察され、その時点で被験者は停止するように指示されます。通常の持続時間は10〜20分です。
初心者は、関連するリスクがあるため、医療関係者の立ち会いの下でのみこのテストを実行することをお勧めします。ただし、大まかな見積もりは式を使用して行うことができます。ただし、これらの予測システムは年齢のみに焦点を当てているため不正確です。「最大心拍数と「年齢」の間には限られた相関関係があることが知られています。
。過度の圧力は脈拍の正しい知覚を妨げる可能性があるため、親指を使用して他の人の心拍数を測定しないでください。橈骨動脈が最も使いやすいですが、緊急事態では、心拍数を測定するための最も信頼できる動脈は頸動脈です。変位した血液は、心拍ごとに大きく異なります。
心拍数を測定するための可能なポイントは次のとおりです。
- 親指側の腹側手首(橈骨動脈)
- 尺骨動脈
- 首(頸動脈)
- 肘の内側または上腕二頭筋の下(上腕動脈)
- 鼠径部(大腿動脈)
- 足の内側くるぶしの後部(後脛骨動脈)
- 足の背側の中心(dorsalis pedis)
- 膝の後ろ(膝窩動脈)
- 腹部の上(腹部大動脈)
- 手や指で感じることができる胸(心尖)。聴診器を使用して心臓を聴診することも可能です
- こめかみ(浅側頭動脈)
- 下顎の外側の境界(顔面動脈)
- 耳の近くの頭の側面(後耳介動脈)。
心血管死のリスクとの相関
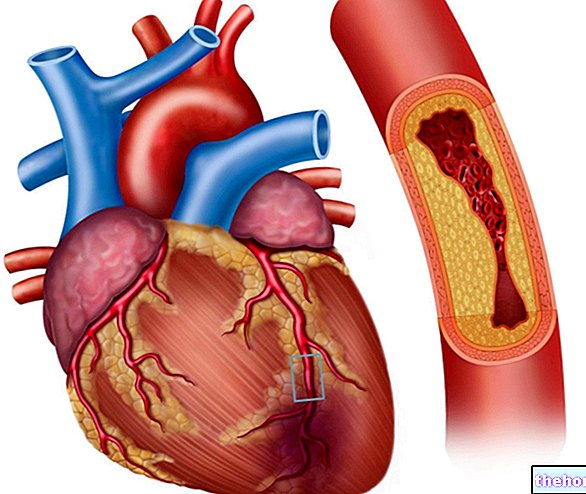
さまざまな調査により、安静時心拍数の上昇は、恒温哺乳動物の死亡率、特にヒトの心血管系死亡率の危険因子であることが示されています。より速いCFは、心臓血管系での炎症性分子の生成と活性酸素種の生成の増加、および心臓への機械的ストレスの増加を伴う可能性があります。したがって、安静時の頻度の増加と心血管リスクの間には相関関係があります。
心血管疾患の患者に関するオーストラリア人による国際的な研究は、心拍数が心臓発作のリスクの重要な指標であることを示しました。 「TheLancet」(2008年9月)に掲載されたこの研究では、心臓病の治療を受けた33か国で11,000人が観察されました。心拍数が70bpmを超える患者は、心臓発作、入院、および手術の必要性の発生率が有意に高かった。HRが高いと、心臓発作の増加と相関し、入院の約+ 46%が致命的であると考えられている。致命的ではないイベント。
他の研究によると、「安静時心拍数が高いと、一般集団および慢性疾患患者の心血管系およびすべての原因による死亡率が増加します。安静時心拍数が速いと、平均寿命が短くなり、体力レベルに関係なく、心臓病と心不全。特に、毎分65拍を超える安静時心拍数は、早期死亡率に強い独立した影響を与えることが示されています。安静時心拍数の1分あたり10ビートの増加は、死亡のリスクの10〜20%の増加と関連していることが示されています。別の研究では、心臓病の証拠がなく、安静時の心拍数が1分あたり90拍を超える男性は、心臓突然死のリスクが5倍高くなりました。同様に、別の研究では、安静時心拍数が1分あたり90拍を超える男性では、心血管疾患による死亡のリスクがほぼ2倍に増加することがわかりました。女性では、それは三重の増加と関連していた。
データを考えると、明らかに健康な個人であっても、心血管リスクを評価する際には心拍数を考慮する必要があります。心拍数には、臨床パラメータとして多くの利点があります。特に、安価で迅速に測定でき、簡単に理解できます。許容される心拍数の制限は1分あたり60〜100ビートですが、正常のより適切な定義には、1分あたり50〜90ビートの範囲が含まれます。
運動、食事療法、ライフスタイル、および薬物療法は、安静時の心拍数を減らすのに非常に役立ちます。 2型糖尿病患者の死亡リスクと心臓合併症との相関に関するさまざまな研究で、マメ科植物の摂取は「安静時の心拍数を下げるのに役立つことが示されています。これは直接のおかげで起こると考えられていますがまた、コレステロールや飽和脂肪の減少など、間接的な有益な効果もあります。
自律神経系の障害に起因する可能性のある遅すぎる心拍数(徐脈)は、心停止に関連している可能性があります。