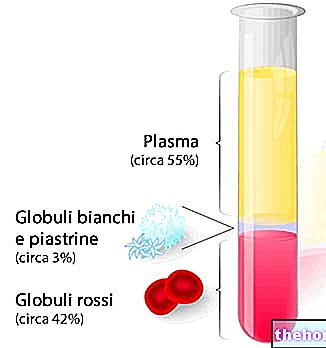
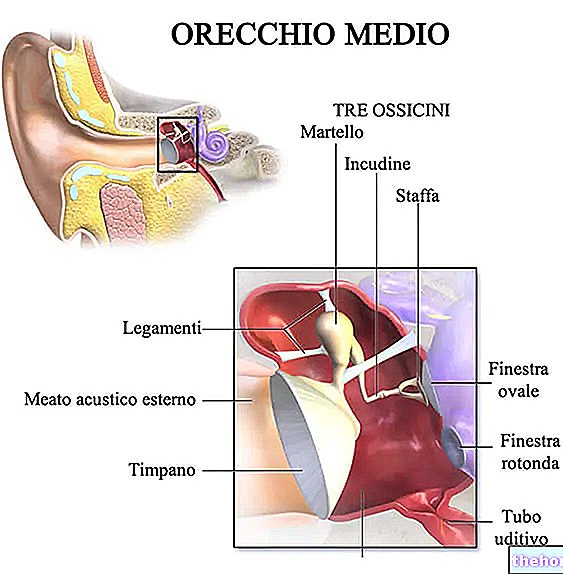
副甲状腺によって産生される副甲状腺ホルモンは、血中のカルシウム濃度を正常な範囲内に保つ役割を果たします。特に、これらが過度に低下した場合に正しいカルシウムレベルを回復することを扱います。これを行うために、副甲状腺ホルモンは、腎臓、骨、腸などの特定の標的器官に作用します。正しいカルシウムレベル、つまり血中の正しいカルシウムレベルを維持することは非常に重要です。実際、高カルシウム血症の状態と低カルシウム血症の状態の両方で、血漿中のカルシウムレベルの変化は、生物に無数の悪影響を及ぼします。カルシウムの血漿レベルが上昇しすぎると、強度が低下し、筋肉、嗜眠、高血圧、行動の変化、便秘、吐き気。逆に、低カルシウム血症の状態では、めまい、低血圧、けいれん、筋肉のけいれんが現れます。多くの場合、副甲状腺の病気はカルシウム血症の重大な変化を引き起こします。特に、「副甲状腺が働きすぎて過剰な副甲状腺ホルモンを分泌する場合の高カルシウム血症。逆に、副甲状腺の働きが少なすぎると、副甲状腺ホルモンが十分に生成されず、血中カルシウムレベルが低下します。
技術的には、1つまたは複数の副甲状腺が過剰な量の副甲状腺ホルモンを産生すると、副甲状腺機能亢進症として知られる状態が発生します。これは、私たちが見てきたように、通常、高カルシウム血症を伴います。副甲状腺機能亢進症の最も頻繁な原因は、1つまたは複数の副甲状腺に発生する可能性のある良性腫瘍である腺腫の存在です。他のケースは、びまん性副甲状腺過形成が原因である可能性があります。過形成という用語は、副甲状腺を構成する細胞の数の増加による副甲状腺の拡大を示します。この過形成は副甲状腺の分泌の増加を引き起こし、その結果副甲状腺機能亢進症を引き起こします。非常にまれな悪性腫瘍である副甲状腺癌も、副甲状腺ホルモンの過剰放出につながる可能性があります。副甲状腺機能亢進症は、多発性内分泌腺腫症(多発性内分泌腺腫症からMENとも呼ばれます)の状況でも発生する可能性があります。この遺伝性症候群は、副甲状腺機能亢進症を含むさまざまな障害の発症を引き起こします。一般に、副甲状腺機能亢進症に影響を与える病変は、原始的ですが、いわゆる二次性副甲状腺機能亢進症もあります。これらは一次性副甲状腺機能亢進症とは異なり、副甲状腺に影響を与える問題に依存しません。二次性副甲状腺機能亢進症の原因の中には、慢性腎性のビタミンDの欠乏を覚えています。失敗および吸収不良症候群。これは、例えば、腸のバイパス手術の結果である可能性があります。
高副甲状腺機能亢進症の最も一般的な症状は慢性高カルシウム血症によるものです。この状態は、腎臓結石の再発、倦怠感、腹痛、精神錯乱、うつ病を引き起こします。これらの症状はすべて非常にゆっくりと起こることがよくありますが、突然現れることもあります。後者の場合、いわゆる副甲状腺の危機があり、それは即時の治療を必要とします。長期的には、副甲状腺機能亢進症も骨の脱灰を引き起こす可能性があります。カルシウムが失われるため、骨はもろくなり、非常に簡単に壊れます。さらに、骨嚢胞が形成される可能性があります。最も重篤な慢性の場合、骨レベルでのこれらすべての変化の結果は、線維性嚢胞性オステオパシーと呼ばれる疾患の状況において、強い骨格の変形につながる可能性があります。
副甲状腺機能亢進症の診断に移りましょう。血液検査に関する限り、診断は、リンの減少ではなく、カルシウムと副甲状腺ホルモンの血漿レベルの増加の発見に基づいています。したがって、医学的には、副甲状腺機能亢進症の診断は、高カルシウム血症、低リン、血中の副甲状腺ホルモンレベルの上昇の発見に基づいています。診断目的のもう1つの有用な検査は、尿検査です。副甲状腺機能亢進症の存在下では、尿検査は実際にカルシウムとリンの高い尿中排泄を強調することを可能にします。副甲状腺の研究に使用される画像技術に関しては、超音波、シンチグラフィー、核磁気共鳴を覚えています。これらの検査により、副甲状腺の過形成、つまり1つまたは複数の腺の体積の増加を検出できます。したがって、それらは腺腫の存在を強調することができ、患者の術前評価に使用されます。さらに、X線検査と骨密度測定は、骨格の特徴的な変化、重度の脱灰、骨粗鬆症を浮き彫りにする可能性があります。予想通り、主に外科的である甲状腺機能亢進症の治療を分析することは今のところ残っています。多くの場合、1つまたは複数の副甲状腺クレージングを外科的に除去した後、大幅な改善が記録されます。患者の外科的リスクがそうである場合除去手術を禁止するために、基本的にビスホスホネートの使用に基づく医学的治療に頼ることが可能である。これらの薬は骨吸収を阻害するため、副甲状腺機能亢進症の場合に正常なカルシウムを回復することに加えて、骨粗鬆症の予防と治療にも使用されます。ビスフォスフォネートに加えて、いわゆるカルシウム模倣薬もいくつかの状況で有用かもしれません。これらの薬は、高カルシウム血症の状態を模倣する副甲状腺に存在するカルシウム受容体に作用します。これにより、副甲状腺が副甲状腺ホルモンの分泌を阻害し、その結果、カルシウム血症が低下します。現在、カルシウム模倣薬は、慢性腎不全によって引き起こされる副甲状腺機能亢進症に特に適応されています。
副甲状腺に影響を与える可能性のある別の機能障害は、副甲状腺機能低下症です。この状態は、副甲状腺ホルモンの不十分な合成と分泌によるものです。まれに、標的組織のレベルでの同じ副甲状腺ホルモンの不十分な作用に関連しています。原因に関係なく、副甲状腺機能低下症の存在下では、血中のカルシウム濃度が低下します。したがって、副甲状腺機能低下症は低カルシウム血症と同等です。副甲状腺機能低下症の最も頻繁な原因は、副甲状腺の自発的または偶発的な外科的切除です。たとえば、副甲状腺全摘出術や頸部の手術中の血管損傷により、甲状腺手術後に発生する可能性があります。副甲状腺機能低下症の他の認識されている原因は、自己免疫および先天性のものです。これらすべての状態に起因する副甲状腺機能低下症は、少なくとも1つの副甲状腺が健康でその機能を保持している場合は一過性である場合もあれば、すべての副甲状腺の切除または損傷の場合に永続的である場合もあります。副甲状腺機能低下症の症状に関しては、この状態は神経筋の過興奮に関連する症状を引き起こします。特に、神経筋系はより興奮しやすくなり、個人は特に上肢、手で筋肉のけいれん、うずき、腱反射を経験する可能性があります。テタニーは、けいれんの形をとることができる筋肉のけいれん性収縮を特徴として発生する可能性があります。
副甲状腺機能低下症の診断に関しては、血液中のカルシウムの異常に低いレベルが実験室レベルで記録されているため、低カルシウム血症です。これはすべて、高リンと低い副甲状腺ホルモン値を伴います。副甲状腺機能低下症治療は、血中のカルシウム濃度を正常化することを目的とし、カルシフェジオールまたはカルシトリオールの形で適切な用量のカルシウムとビタミンDを継続的に投与します。一方、破傷風の危機は、カルシウムの静脈内投与による即時介入を必要とします。介入は、喉頭痙攣または心不全の発症を防ぐことを目的としています。